

一个被长期忽视的结构性难题:预防有效,但没人买单
中国心脑血管病患者已超3.3亿,是国内患病基数最大的慢性病类别。世界卫生组织数据显示,80%的心脑血管疾病可通过生活方式干预预防,且生物指标改善可在6个月内观测。

然而,一个残酷的现实长期存在:预防投入在现行医疗支付体系中处于边缘地位。医疗机构无法量化干预效果,保险公司无法将预防结果转化为可结算证据,政府卫生部门无法向决策层汇报“预防到底有没有效”。世界卫生组织指出,高达80%的心脏病、中风和2型糖尿病可以通过改善饮食、增加运动等生活方式干预来预防,且相关生物指标的积极变化通常在干预后6个月内即可观测。但预防的价值在现行医疗支付体系中缺乏有效的量化工具和结算通道。
这种结构性困境的根源,并非认知缺失,而是基础设施缺位。市面上已有大量AI预测工具能够精准识别高风险人群,也有不少干预方案能够切实改善患者健康状况。但预测和干预之后,缺乏一个关键环节——归因。简而言之,支付方需要知道:你做的预防干预,到底起到了多大的实际效果?这个效果能否被量化、被核查、被审计?睿禾健康创始人兼CEO陈沛钧一针见血地指出了痛点:“市场上不缺预测工具,缺的是把预防结果变成可结算证据的基础设施。”

商业模式与市场路径:以心脑血管为切口,向高赔付病种横向复制
睿禾健康的商业模式定位清晰:以心脑血管病为首个突破口,面向医疗机构、商业保险公司及企业健康管理方提供B端服务。核心产品ReHealth Core基于联邦学习,支持心脑血管疾病风险预测、个性化干预生成、PSM因果归因及可审计结算,面向医疗机构、保险公司等提供B端API服务。
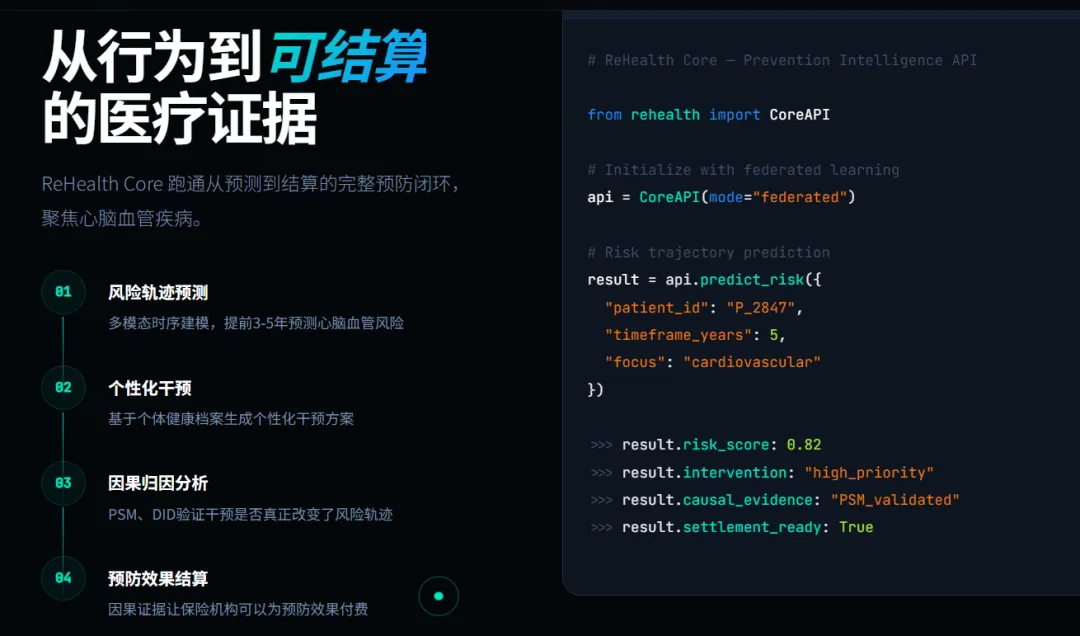
跑通完整商业闭环后,公司计划将同一套基础设施横向复制至糖尿病、慢阻肺、肿瘤筛查等高赔付病种,目前已有3家医疗机构进入实质性洽谈阶段。
宏观政策层面,商业健康险2024年保费已达9774亿元(国家金融监督管理总局),保险公司从“赔付方”向“健康管理方”转型的趋势日趋明确;《健康中国2030》推动医疗体系从“以治病为中心”向“以健康为中心”转变,医保局正在探索预防付费机制。技术、政策、支付三重条件同时成立,构成睿禾健康切入市场的战略窗口期。
睿禾健康创始人兼CEO陈沛钧给出了极为务实的阶段性目标:“种子阶段我们不追求规模,只验证三件事:技术被临床认可、干预效果被数据证明、至少一家支付方愿意付钱。这三件事做到了,商业化就是自然结果。”
在种子轮融资发布会上,陈沛钧以一句话收束了公司的终极愿景:“预防被纳入主流支付体系的那一天一定会来,问题只是谁来建这个基础设施。”













 夜雨聆风
夜雨聆风