一、病情评估与急性加重期识别要点
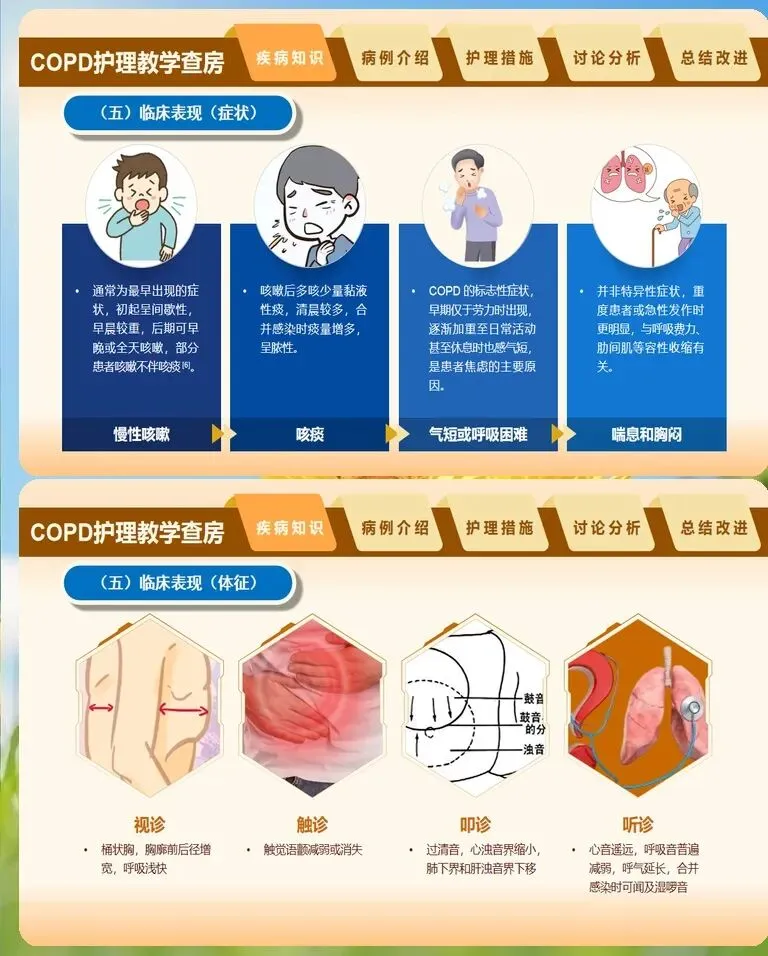
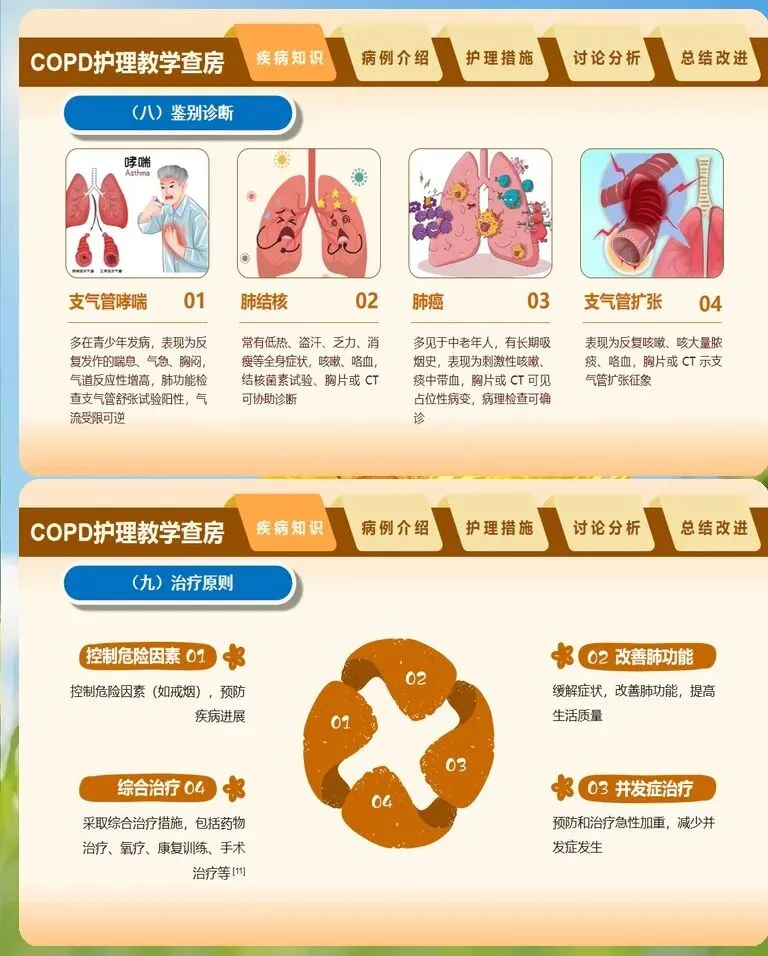
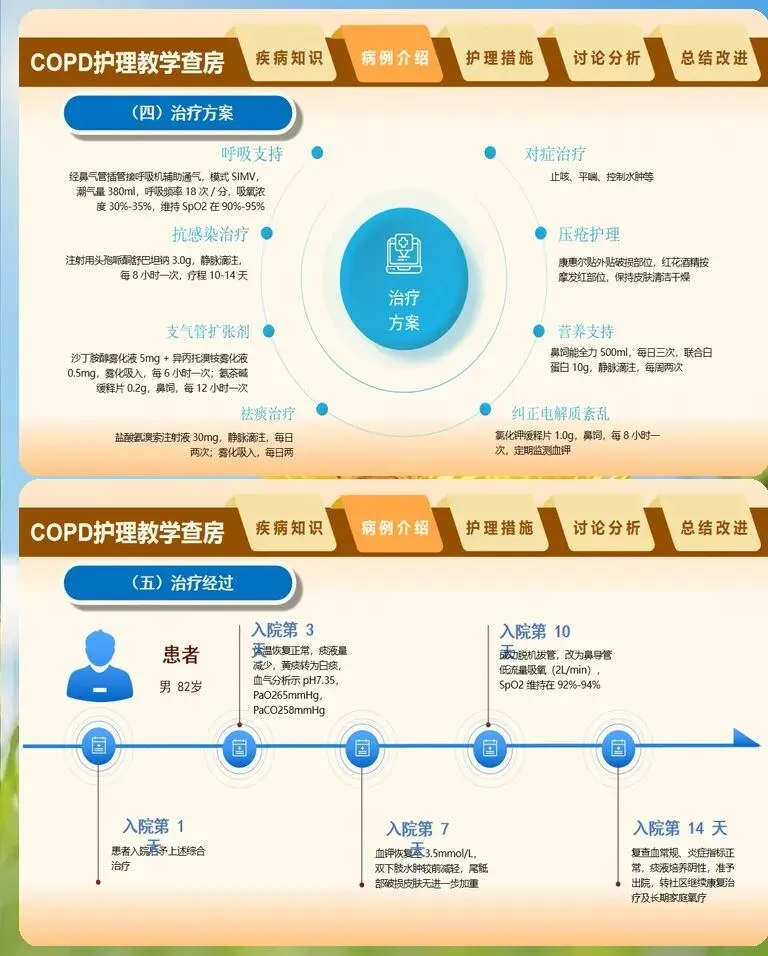
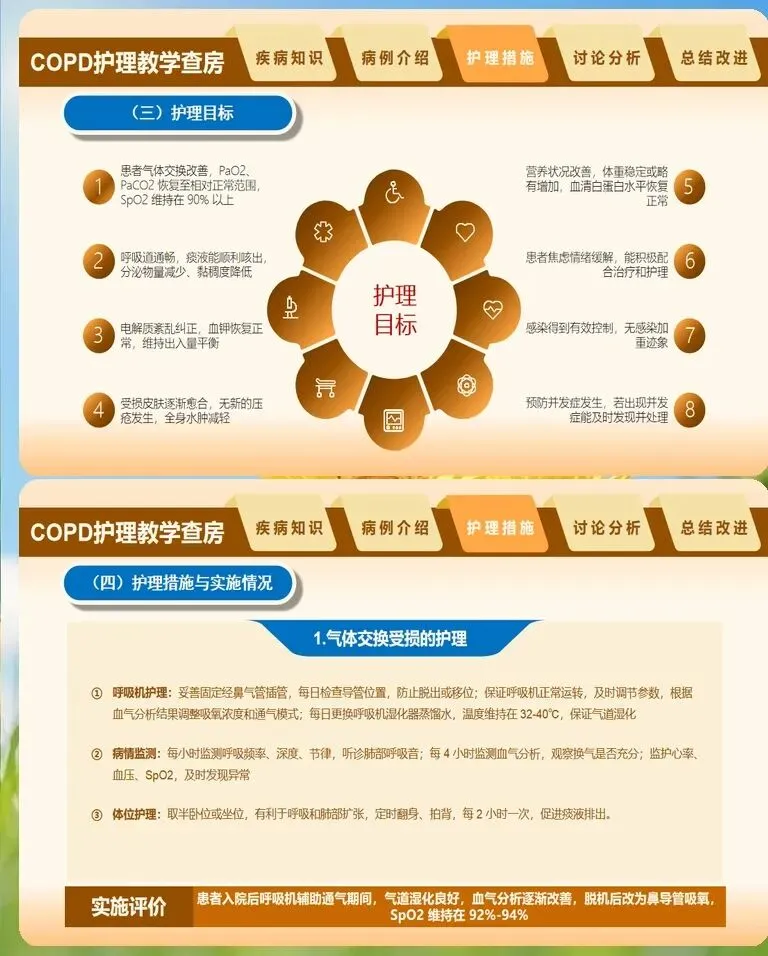
慢阻肺患者的护理查房需要建立一套区别于普通内科患者的专项评估体系,核心在于精准捕捉呼吸功能恶化的早期信号。入科后首次查房,护理人员应重点完成改良版英国医学研究委员会呼吸困难量表评分,这一指标比单纯观察呼吸频率更能反映患者日常活动受限程度。同时需同步记录近一年急性加重次数、是否因急性加重住院以及家庭氧疗执行情况,这些信息直接决定后续护理干预的强度和方向。体征观察方面,除了常规的呼吸频率、血氧饱和度监测,还要特别关注"沉默性低氧"现象——部分老年患者或长期缺氧适应者,即使血氧饱和度已降至危险水平,主观呼吸困难感受却并不明显,此时护理人员不能仅凭患者主诉判断病情轻重,必须结合血气分析结果综合评估。查体时注意观察患者是否存在桶状胸、缩唇呼吸模式以及辅助呼吸肌参与等特征性表现。对于急性加重期患者,痰液性状的变化是最直观的预警信号,痰量增多、脓性痰出现或痰液颜色由白转黄绿,均提示可能存在细菌感染,需及时留取痰标本并报告医生。此外,意识状态的细微改变如嗜睡、烦躁,往往是二氧化碳潴留加重的表现,护理查房中一旦发现,应立即复查血气并准备无创通气设备。

二、呼吸康复训练与用药护理实操
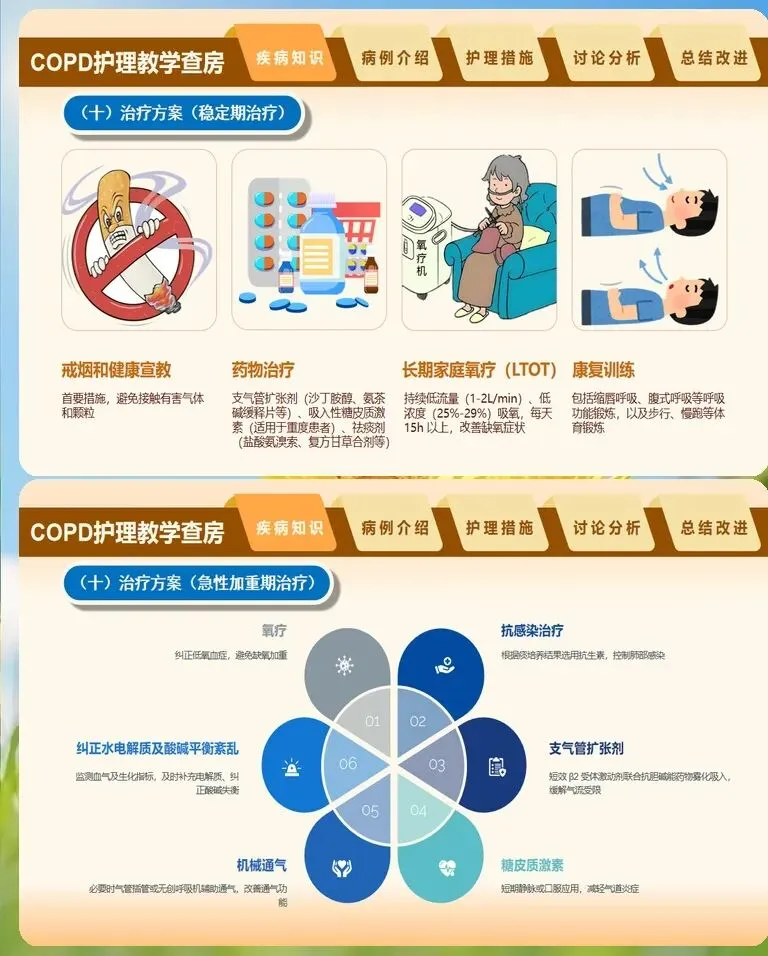
慢阻肺的护理绝非仅限于症状缓解,呼吸康复训练是改善患者长期预后的关键抓手,护理人员在其中扮演着执行者和督导者的双重角色。缩唇呼吸和腹式呼吸是两项基础且必须掌握的技术,缩唇呼吸要求患者经鼻吸气2秒,缩唇如吹口哨状缓慢呼气4至6秒,呼气流量以能使距口唇15至20厘米处的蜡烛火焰倾斜但不熄灭为宜。腹式呼吸则强调吸气时腹部隆起、呼气时腹部内收,护理人员可将自己的手置于患者腹部,通过触觉反馈帮助患者建立正确的运动模式。这两项训练建议每日分3至4次进行,每次10至15分钟,长期坚持方能见效。用药护理方面,吸入装置的正确使用直接影响药效发挥,护理查房中应逐一检查患者操作手法。定量气雾剂使用时,常见错误包括未充分摇匀、吸药与按压不同步、吸药后未屏气等;干粉吸入剂则需注意患者吸气流速是否足够,对于吸气流速不足者应及时更换为软雾吸入剂或雾化吸入方案。糖皮质激素吸入后的漱口步骤不可省略,护理人员需反复向患者强调,否则口腔念珠菌感染和声音嘶哑的发生率将显著升高。对于家庭氧疗患者,查房时要核实氧流量设置是否符合医嘱,检查湿化瓶水位及鼻导管通畅度,并询问患者每日吸氧时长,确保达到每日15小时以上的目标。

三、营养支持与出院延续护理规划
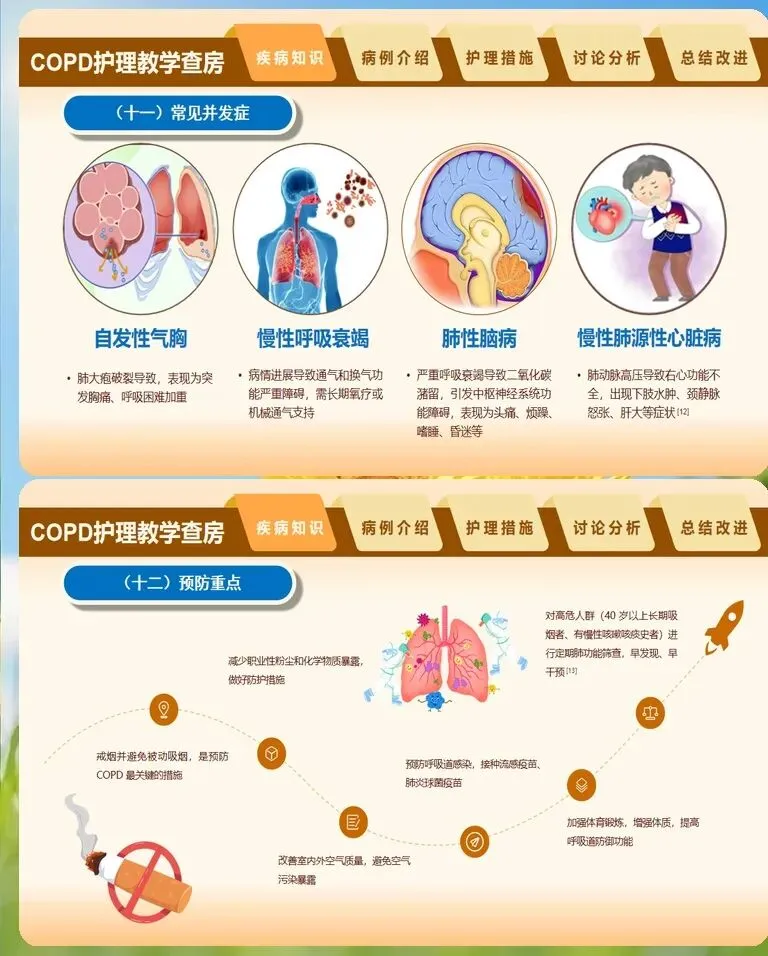
慢阻肺患者普遍存在营养不良问题,而营养不良又会进一步削弱呼吸肌力量、降低免疫功能,形成恶性循环,因此营养支持是护理查房中不可绕过的议题。护理评估需涵盖体重变化趋势、血清白蛋白水平、上臂围及握力等指标,对于体重指数低于21或近半年体重下降超过10%的患者,应启动营养干预。饮食指导遵循"高蛋白、适当脂肪、低碳水化合物"原则,因为碳水化合物代谢产生的二氧化碳多于脂肪和蛋白质,过高的碳水摄入会加重呼吸负担。建议每日分5至6餐少量进食,避免饱餐后膈肌上抬影响通气。对于严重营养不良或进食困难者,可协助医生评估肠内营养支持的必要性。出院前的延续护理规划是慢阻肺管理的收官环节,也是降低再入院率的重要屏障。护理人员需帮助患者建立个性化的自我管理档案,包括每日症状日记、用药清单、复诊时间表以及紧急联系人信息。戒烟指导要贯穿始终,即使患者已患病多年,戒烟仍能显著延缓肺功能下降速度,可推荐患者参加医院的戒烟门诊或借助尼古丁替代疗法。流感疫苗和肺炎疫苗的接种建议也应在出院宣教中提及,每年一次的流感疫苗接种可将慢阻肺急性加重风险降低约30%。最后,教会患者识别需要立即就医的危险信号,如静息状态下呼吸困难加重、下肢水肿突然加重、意识模糊等,确保患者在病情恶化初期就能获得及时救治。慢阻肺护理查房的价值,在于通过系统化的评估与干预,将碎片化的护理行为整合为连贯的疾病管理链条,让患者从入院到出院后的每一天都能感受到专业护理的持续守护。







 夜雨聆风
夜雨聆风