文档内容
超收医疗费 21 万?该给芜湖二院动个“大
手术”
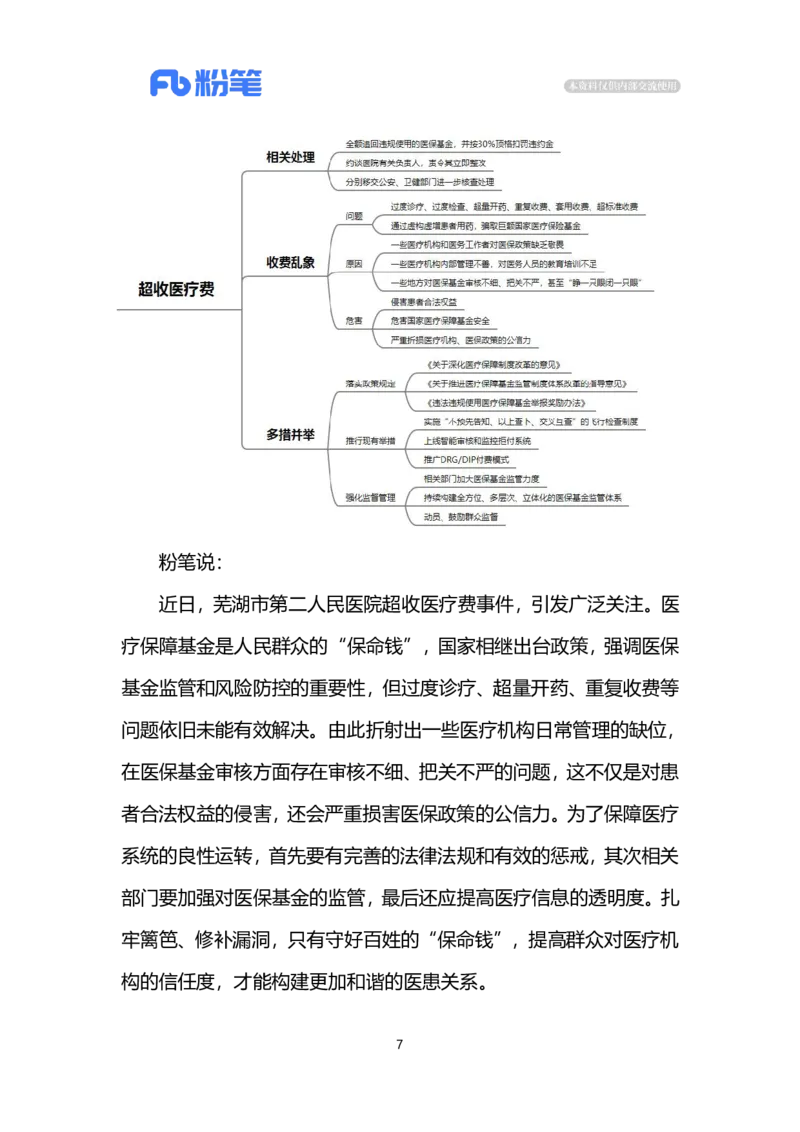
“经查,该院存在过度诊疗、过度检查、超量开药、重复收费、
套用收费、超标准收费等问题”,据报道,12 月 3 日,安徽省医疗
保障局官方微信公众号发布了关于芜湖市第二人民医院违规使用医
保基金问题情况的通报。此前,一则“安徽一患者家属查出三甲医院
超收 10 万医疗费 调查显示超收 21 万”的新闻报道引发舆论关注。
安徽医保局的通报,不仅指出“核查出举报涉及的15个问题中有
10个问题基本属实”,还进一步确认,该院涉及违规医疗总费用21.82
万元,其中违规使用医保基金18.70万元。而根据举报者此前预估,
芜湖二院和医务人员骗取、违规使用医保基金95861.93-103681.93
元。
换言之,监管部门不仅坐实了举报者所直陈的相关问题,还超出
了人们认知。由此需要追问,芜湖二院究竟存在多少问题?
过度诊疗、过度检查、超量开药、重复收费、套用收费、超标准
收费……仅在举报者杨某某父亲一人身上就存在如此之多的问题,芜
湖二院胆子之大、问题之严重、性质和影响之恶劣,都让人错愕。
人们在义愤填膺之余,也不由得悲从中来。如果杨某某不是名校
法学博士,“也接受过一点经济学训练”,如果他的姑妈不是一名老
会计,他们能发现芜湖二院的猫腻吗?应该说,无论发现违规线索,
1还是调查该院涉嫌虚构血透监测时间、涉嫌虚构患者接受运动疗法、
涉嫌虚构肠内营养灌注次数、涉嫌串换药品等,都殊为不易,普通人
既没有精力也没有能力查个一清二楚。即便有怀疑,在医院相关人员
的打发之下,通常也只能选择罢休,不得不吃个哑巴亏。
据报道,芜湖市医保局先行按协议进行了处理:一是全额追回违
规使用的医保基金,并按 30%顶格扣罚违约金 56074.41 元;二是约
谈医院有关负责人,责令其立即整改;三是分别移交公安、卫健部门
进一步核查处理。
这种处罚当然是有必要的,但远不能画上句号。其一,除了在杨
某某父亲的医疗费用上动手脚,在其他患者身上是否也动过手脚?其
二,相关人员该受到什么样的惩罚?芜湖二院已对涉事的护士长作记
过处分并停职检查,对负有管理责任的重症医学科主任警告处分,对
负有监管责任的院医保办主任警告处分和调整职务。
这当然与公众期待相差甚远。过度诊疗、过度检查、超量开药、
重复收费、套用收费、超标准收费是否涉嫌诈骗?通过虚构虚增患者
用药,骗取巨额国家医疗保险基金,不是简单的违纪违规,而是涉嫌
严重的违法犯罪。如果只是处理几个“小虾米”,而不查处背后的
“大鱼”,能让人认可吗?
据报道,2020 年底,安徽省太和县多家医疗机构涉嫌骗保问题
被曝光,随后,太和县公安机关已刑事拘留 8 人,太和县第五人民医
2院院长已被纪检监察机关立案审查调查并采取留置措施。在这之后,
中纪委机关报刊文称,必须严厉打击,依法严惩。
诚如斯言,医保基金是老百姓的“看病钱”“救命钱”,怎能成
为违规医疗机构眼里的“唐僧肉”?我国医保基金尚不宽裕,像癌症、
糖尿病等大病慢病还做不到充分保障,一分一厘都该用在刀刃上,怎
能被不法分子如此骗取?
中共中央、国务院曾印发《关于深化医疗保障制度改革的意见》,
明确提出医疗保障基金是人民群众的“保命钱”,必须始终把维护基
金安全作为首要任务。国务院办公厅也曾印发《关于推进医疗保障基
金监管制度体系改革的指导意见》,提出加快推进医保基金监管制度
体系改革。说到底,人民群众的“保命钱”,谁都不能染指。
值得一提的是,芜湖二院是当地知名的三甲医院,是有着悠久历
史的公立医院,却敢如此胡作非为,更让人黯然而悲愤。该给芜湖二
院动个“大手术”,该彻底盘查该院都有哪些违法乱象,该全面清理
问题存在的土壤,否则就无法给法律一个交代、给患者一个交代,也
无法给公众一个交代。(via 光明网)
3堵住医保基金跑冒滴漏的口子
据 12 月 3 日央视报道,近日,安徽省芜湖市第二人民医院被举
报向一位患者超收 21 万元医疗费,引发广泛关注。举报者向媒体提
供的一份医保监管告知书显示,安徽省及芜湖市医保部门向芜湖市第
二人民医院追回 18.69 万元医保基金,处违约金 5.6 万元;芜湖市第
二人民医院退还 3.12 万元患者自付费用。安徽省医保局日前发布情
况通报称,涉事医院存在过度诊疗、过度检查、超量开药、重复收费、
套用收费、超标准收费等问题。目前,该市医保局根据该院签订的医
保服务协议,全额追回违规使用的医保基金,约谈医院有关负责人,
分别移交公安、卫健部门进一步核查处理。同时,该局已按照《医疗
保障基金使用监督管理条例》启动行政处罚程序。
这起事件进入公共视野,源于经济观察网几天前发布的两篇报道
——《安徽一患者家属查出三甲医院超收 10 万医疗费 调查显示超收
21 万》《名校博士自述:我是怎样查出医院多收我爸 10 万医疗费的》。
报道梳理出此番违规使用医保基金事件是一位患者家属以统计模型
方式查出,并由医保部门确认。而诸如涉嫌虚构肠内营养灌注次数、
串换药品等一系列蹊跷的细节,进一步引发了公众的关注。有网友感
慨,这是患者家属中正好有资深会计和法学博士,换个普通人,谁有
这样的维权能力?也有网友表示,即使自己在出院结算明细中发现不
对劲的地方,最终也不了了之。
4此番事件虽是个案,却反映出一些地方医保基金的使用存在跑冒
滴漏问题。它可能发生在家属难以监督、病人无法表达的重症监护室,
可能发生在与生命赛跑的急诊抢救过程中,也可能发生在长期住院接
受康复理疗等治疗的患者身上……
近年来,我国医保部门创新探索出一系列规范医保基金使用的监
管制度,比如,实施“不预先告知、以上查下、交叉互查”的飞行检
查制度,上线智能审核和监控拒付系统,通过大数据模型分析发现虚
假住院,推广 DRG/DIP 付费模式(按照疾病诊断相关分组付费/按病
种分值付费)等。种种举措有效遏制了某些医药机构明目张胆的骗保
行为,但在个别地方,违法违规使用医保基金现象依然存在,部分骗
保行为由台前转入幕后,逐渐向过度诊疗、超标准收费等违规行为转
变,手段更隐蔽、形式更多样。
乱象的背后,是一些医疗机构和医务工作者对医保政策缺乏敬畏,
抱持侥幸心理,把医保基金当成“唐僧肉”;是一些医疗机构内部管
理不善,对医务人员的教育培训不足;是一些地方对医保基金审核不
细、把关不严,甚至“睁一只眼闭一只眼”……这不仅侵害患者合法
权益,危害国家医疗保障基金安全,而且会严重折损医疗机构、医保
政策的公信力。
守好、用好百姓的“看病钱”“救命钱”,有赖于相关部门加大
医保基金监管力度,持续构建全方位、多层次、立体化的医保基金监
管体系,高效精准识别“穿上隐身衣”的违规使用医保基金行为。同
5时,也需要动员、鼓励群众监督。据国家医保局数据显示,自今年 1
月《违法违规使用医疗保障基金举报奖励办法》实施至今,全国各级
医保部门已根据群众举报线索,查实并追回医保违规金额 1.58 亿元。
医保基金作为医保制度体系健康运行的物质基础和动力源泉,关
乎百姓福祉、社会稳定。随着医保改革的不断深入,医保制度的应用
场景将日益多元和细化,医保基金的使用和监管将面临点更多、线更
长、面更广的挑战。因此,如何查缺补漏,及时精准发现幽暗处的口
子,进行制度化补漏,是关乎医保改革大局的重要课题,也是医疗反
腐的题中应有之义。
只有监管之剑更加锋利,确保每一分钱都花在刀刃上,百姓才能
在公平、透明、高效的医疗服务体系中更有获得感、幸福感、安全感。
(via 工人日报)
6粉笔说:
近日,芜湖市第二人民医院超收医疗费事件,引发广泛关注。医
疗保障基金是人民群众的“保命钱”,国家相继出台政策,强调医保
基金监管和风险防控的重要性,但过度诊疗、超量开药、重复收费等
问题依旧未能有效解决。由此折射出一些医疗机构日常管理的缺位,
在医保基金审核方面存在审核不细、把关不严的问题,这不仅是对患
者合法权益的侵害,还会严重损害医保政策的公信力。为了保障医疗
系统的良性运转,首先要有完善的法律法规和有效的惩戒,其次相关
部门要加强对医保基金的监管,最后还应提高医疗信息的透明度。扎
牢篱笆、修补漏洞,只有守好百姓的“保命钱”,提高群众对医疗机
构的信任度,才能构建更加和谐的医患关系。
7免责声明
本资料仅供内部交流使用,非商业用途。在未取得粉笔许可前,任何人士或
机构均不得以任何方法或形式复制、出版、发放及抄袭本资料内容作商业或非法
之用途,违者必究。
遇见不一样的自己
come to meet a different you