
你遇到过“人工心脏”(左心室辅助装置,LVAD)患者突然出现意识改变或设备报警吗?传统的评估和抢救流程在这里似乎失灵了,脉搏摸不到,袖带血压测不准,下一步该怎么做?随着国产LVAD的推广和植入量的快速攀升,这个问题正从大型心脏中心的“专科难题”,演变为各级医院都可能面临的“普遍挑战”。
2026年5月,由国内顶尖中心牵头制定的《植入式左心室辅助装置(LVAD)患者紧急情况处理中国专家共识(2026版)》正式发布。这份共识最大的价值,在于它首次系统整合了国产主流装置的技术特点,并针对七大紧急情景,提供了一套“先查机器,再救人”的结构化决策路径。它就像一份为一线医生量身定制的“急救说明书”,旨在填补临床实践的空白。
核心原则:颠覆传统急救的“铁律”
共识开篇就确立了几条必须牢记的“铁律”,这直接颠覆了我们习以为常的急救本能。
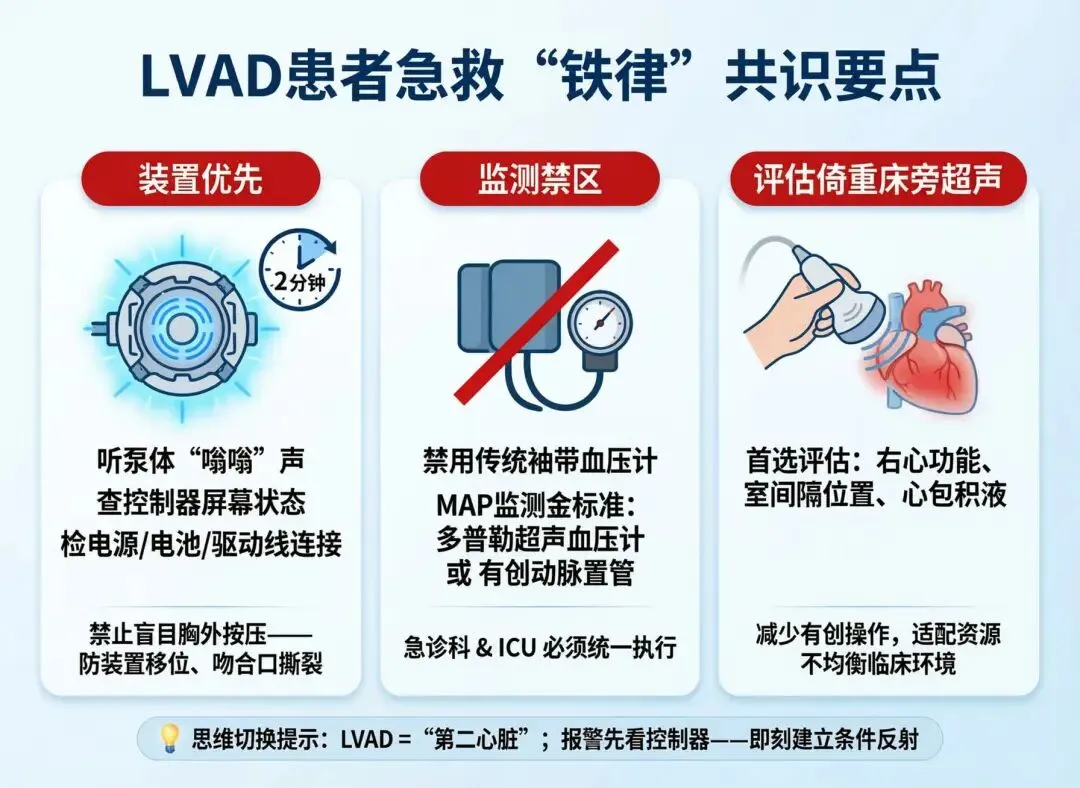
💡 笔者提示:处理LVAD急症,思维模式需要切换。把装置视为患者的“另一个心脏”,故障排查就是对这个“心脏”的听诊和触诊。养成“报警先看控制器”的条件反射,能避免很多不必要的慌乱和错误干预。
低流量与低血压:最常见麻烦的精细区分
低流量警报和低血压是临床上遇到最多的两大问题,共识对它们进行了精细化的区分和管理,给出了明确的数值化定义。


从泵血栓到心跳骤停:升级应对策略
对于更严重的并发症,共识提供了清晰的升级应对路径。

当面对最极端的呼吸心跳骤停时,流程依然坚持“先排查装置可逆故障”。在尝试恢复泵功能无效后,最多延迟2分钟即应开始标准的高级生命支持。共识明确了对于LVAD患者,除颤时建议使用前后位电极板放置方式。

💡 笔者提示:泵血栓溶栓决策如同走钢丝,出血与血栓的风险天平随时在晃动。我们的经验是,在启动溶栓前,除了头颅CT,还必须快速评估有无其他活动性出血灶(如消化道、手术切口),并确保有一个能随时接手的外科团队作为后盾。多学科团队的实时沟通在这里不是建议,是保命的前提。
共识的中国特色与临床衔接
对比国际上的同类指南,这份中国共识的特色非常鲜明。它完全涵盖了国产主流装置,并详细列出了不同装置的低流量警报阈值和特征,这对临床指导的实用性是质的提升。
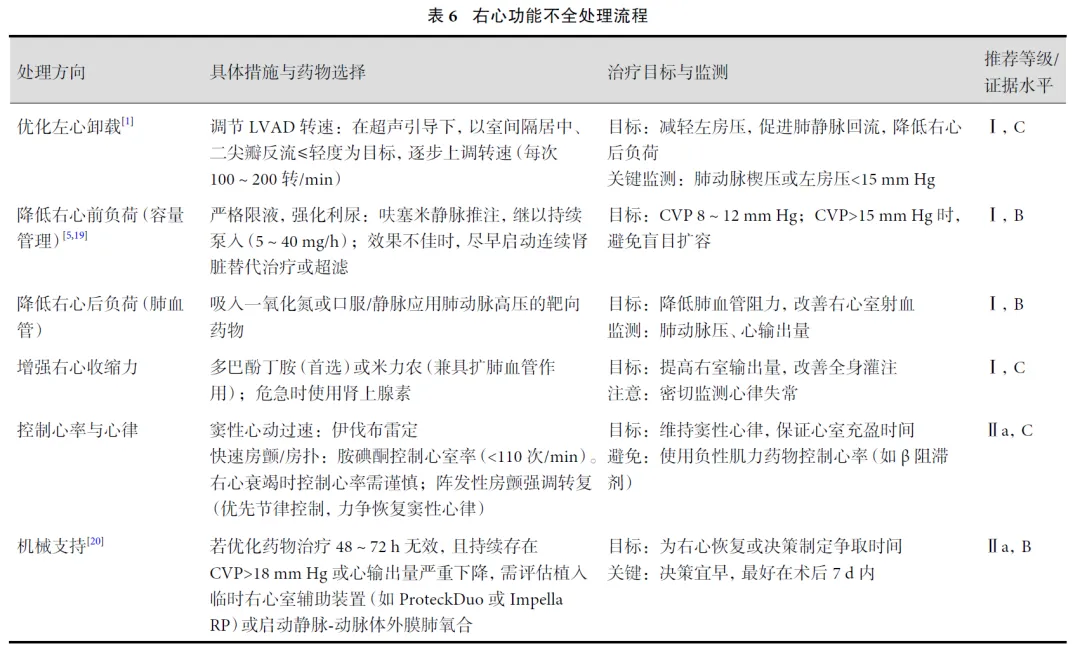
流程设计上也特别贴合国内实际。例如,在右心功能不全的处理中,共识不仅列出了吸入一氧化氮等高级治疗,也强调了严格限液、强化利尿等基础且核心的措施,并指出对于药物治疗48-72小时无效者,需评估临时右心室辅助装置支持。这为不同层级的医院提供了清晰的阶梯化治疗思路。
从学科发展角度看,这份共识标志着我国LVAD领域正从“会做手术”向“管好患者”的深水区迈进。然而,目前最大的挑战或许在于如何让这套流程真正“下沉”。让非心脏专科医院的急诊和ICU团队熟悉LVAD的基本原理和应急流程,需要依靠系统性的培训和模拟演练。有同行分享过,在他们医院,定期组织心外科、急诊科、ICU和超声科进行LVAD急症模拟演练,显著提高了团队协作效率和处置信心。
感谢关注,觉得有用的请帮忙点赞转发,十分感谢!
作者:张臻
资料下载方法
关注公众号,点击发信息,在公众号后台的对话框(注意不是留言区!)发送数字42,机器人会发送原文下载链接,必须是纯数字,不能加空格或别的符号。
参考下面的动图:
 夜雨聆风
夜雨聆风