
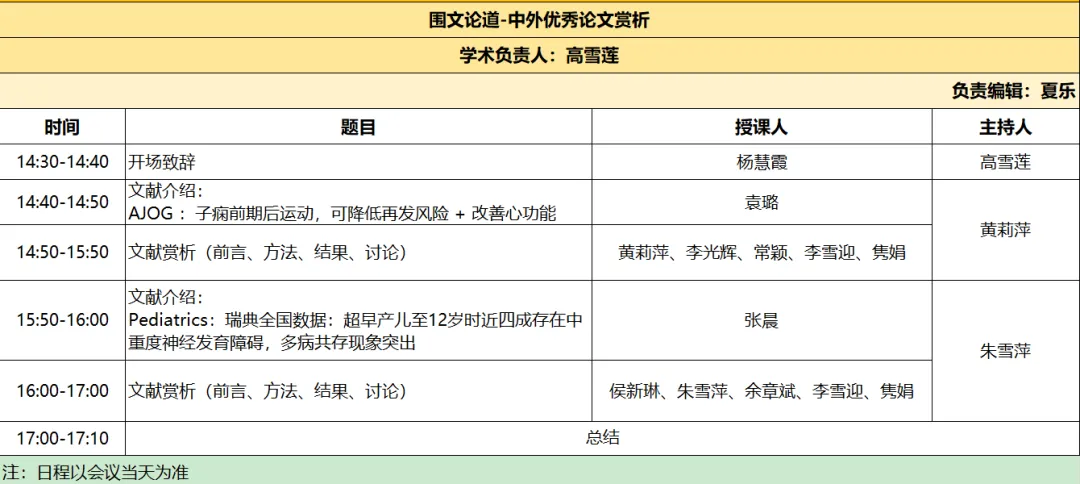

本期讨论文献:
1、AJOG :子痫前期后运动,可降低再发风险 + 改善心功能
来源:Novelli GP, Silvestrini M, Farsetti D, et al. Physical exercise improves cardiovascular function after preeclampsia and reduces the risk of recurrent preeclampsia in the subsequent pregnancy: an echocardiographic prospective cohort study[J]. Am J Obstet Gynecol. 2026 Feb 13:S0002-9378(26)00077-3. DOI: 10.1016/j.ajog.2026.02.013.
内容概要:
子痫前期是导致孕产妇和围产儿严重并发症的主要原因,尤其早发型子痫前期(<34周)与母体远期心血管疾病风险升高密切相关。越来越多的证据表明,子痫前期可能“暴露”了既往无症状的心血管功能障碍——这些女性在妊娠结束后仍可能遗留心室功能受损、外周血管阻力升高、血容量偏低等异常。
对于有子痫前期病史的女性,如何降低下次妊娠的复发风险是临床亟待解决的问题。目前公认的干预措施有限:阿司匹林可降低部分风险,但仍有约20~30%的女性再次发生子痫前期。生活方式干预,尤其是运动,在心血管疾病一级预防中的作用已获广泛认可,但其在有子痫前期史女性中是否能改善心血管功能并降低复发风险,尚缺乏前瞻性数据支持。
为此,2026年《美国妇产科杂志》 发表了一项由意大利罗马Tor Vergata大学等机构完成的前瞻性队列研究,旨在评估:在既往有早型发子痫前期的女性中,在2次妊娠间隔期进行规律有氧运动,能否改善母体心血管功能并降低子痫前期复发风险。
该研究为前瞻性队列研究,于2017年至2023年在意大利罗马2家医院的门诊开展。纳入标准为:既往有早发型子痫前期(<34周)、目前血压正常、非肥胖(BMI<30)、计划在12~18个月内再次妊娠的女性。排除标准包括:辅助生殖、胎儿结构异常、吸烟、已知心脏病、慢性高血压、失访等。最终共256例女性纳入分析。
所有受试者在产后6个月接受首次心血管评估,并被建议进行规律有氧运动:每周2~3次,每次40~60分钟的中等强度有氧运动(如快走、骑自行车、游泳),持续8~12个月,直至下次妊娠前。运动依从性通过每月访谈及国际体力活动问卷评估。根据实际运动情况,队列分为运动组(82例,坚持每周2~3次规律运动)和非运动组(174例,未达推荐标准)。2组基线特征及既往子痫前期严重程度无显著差异。在下次妊娠前再次进行超声心动图评估,并记录妊娠结局。采用单因素方差分析、二元Logistic回归、Cox回归等统计方法,计算子痫前期复发风险及心血管参数变化。
主要研究结果如下
1、运动显著改善心血管功能:运动12~18个月后,与非运动组相比,运动组表现出:每搏输出量升高(71±12 ml 与 65±11 ml,P<0.05);心输出量升高(5.3±1.3 L/min 与 4.8±1.1 L/min,P<0.05);左心房容积指数升高(23.1±4.7 ml/m² 与 21.7±5.3 ml/m²,P<0.05);左心室整体纵向应变改善(-23.1±1.6% 与 -21.9±2.0%,P<0.05);总外周血管阻力(TPVR)降低(1 258±295 dyne·s/cm⁵ 与 1 427±313 dyne·s/cm⁵,P<0.05)。
2、运动组子痫前期复发风险减半:在后续妊娠中,运动组复发子痫前期12例(14.6%),非运动组48例(27.6%),未校正OR=0.45(95%CI: 0.22~0.90,P=0.025);校正年龄、BMI、产次、既往子痫前期严重程度后,校正OR=0.46(95%CI:0.23~0.92,P=0.027)。运动组相对风险为0.53(95%CI:0.30~0.94,P=0.031),相对风险降低47%。
3、复发模式分布有显著差异:运动组早产型(<34周)复发6例(7.3%),晚发型(≥34周)6例(7.3%);非运动组早产型复发32例(17.2%),晚发型16例(9.2%)。2组复发类型分布的卡方检验P=0.048。
4、新生儿结局改善:运动组新生儿出生体重<10百分位的比例显著低于非运动组(7.3% 与 22.4%,P=0.004)。NICU入住率、胎儿窘迫、5分钟Apgar评分等无显著差异。
5、TPVR和GLS可预测复发风险:孕前总外周血管阻力>1 667 dyne·s/cm⁵预测复发的特异性达93.9%,敏感性50%;左心室整体纵向应变>-21.73%预测复发的敏感性63.3%,特异性62.8%。Logistic回归显示,运动使TPVR低于阈值的可能性增加2.3倍,使GLS高于阈值的可能性增加4.5倍。
6、运动延长妊娠时长:Cox回归显示,运动组分娩风险比(HR)=0.46(95%CI:0.25~0.87),即在任何孕周分娩的瞬时风险降低54%。在发生子痫前期的亚组中,运动组HR=0.41(95%CI:0.17~0.99),分娩瞬时风险降低59%。
该研究首次在前瞻性队列中证实,既往早发型子痫前期女性产后至下次妊娠前的间隔期坚持规律有氧运动,可显著改善母体心血管功能——增加心输出量和每搏量、降低外周血管阻力、改善心肌收缩功能,并使子痫前期复发风险降低47%。运动组女性在后续妊娠中分娩孕周更长、新生儿出生体重更高、小于胎龄儿比例更低。这些发现为既往子痫前期女性提供了一项非药物、低成本、可推广的二级预防策略,支持将结构化运动处方纳入产后随访和备孕前管理。研究优势在于聚焦于非肥胖、非高血压的高危人群,并使用左心室整体纵向应变等敏感指标评估心肌功能。未来需开展随机对照试验验证最佳运动处方及长期心血管获益。
原文下载:2026年第1期围文论道选稿 2026-2-24-AJOG-PE后运动改善心血管功能且降低再孕时PE复发.pdf
2. Pediatrics:瑞典全国数据:超早产儿至12岁时近四成存在中重度神经发育障碍,多病共存现象突出
来源:Serenius F, Abrahamsson T, Ådén U, et al. Neurodevelopmental Outcomes 12 Years After Extremely Preterm Birth in Sweden. Pediatrics. 2026 Mar 1;157(3):e2025073742. DOI: 10.1542/peds.2025-073742.
内容概要:
随着围产医学进步,超早产儿(胎龄<27周)的存活率显著提高,但其远期神经发育结局始终是临床关注的核心。既往研究表明,超早产儿在学龄期仍面临认知障碍、脑瘫、视力听力损害、癫痫等多种神经发育障碍的高风险。然而,多数研究随访至6~8岁,关于青春早期(12岁左右)的综合结局数据相对匮乏。此外,注意缺陷多动障碍(ADHD)、孤独症谱系障碍(ASD)、发育性协调障碍及行为问题在超早产儿中的共病情况及其对功能的影响,尚缺乏全国性人群研究的系统评估。
为此,2026年 Pediatrics 杂志 发表了一项瑞典全国性队列研究(EXPRESS),旨在全面评估超早产儿在12岁时的神经发育结局,包括各类障碍的发生率及多病共存情况,并与足月对照组进行比较。
该前瞻性队列研究纳入2004年4月至2007年3月期间所有胎龄<27周的超早产儿。至12岁时,492例存活患儿中有462例完成评估,同时纳入373例足月儿(胎龄37~41周)作为对照组。评估内容包括:认知功能(韦氏儿童智力量表第五版)、脑瘫、视力(WHO标准)、听力、癫痫、ASD、ADHD、发育性协调障碍(采用儿童运动评估成套测验第二版,MABC-2)及行为问题(儿童行为量表,CBCL)。对于未能完成现场评估的儿童,通过国家患者登记、处方药登记及6.5岁随访数据对结局进行估计。采用卡方检验、方差分析、多变量Logistic回归及广义估计方程处理多胎相关非独立性。
主要研究结果如下
1、超早产儿中重度神经发育障碍发生率高达37.4%:超早产儿组中重度神经发育障碍发生率为37.4%,足月对照组为4.6%。其中认知障碍(FSIQ<79.1)占32.9%。
2、ASD、ADHD、发育性协调障碍发生率显著升高:ASD发生率:超早产儿组14.9%,对照组2.4%,校正后OR=6.62(95%CI:3.14~13.9);ADHD发生率:超早产儿组21.2%,对照组8.9%,校正后OR=2.82(95%CI:1.81~4.39);发育性协调障碍发生率:超早产儿组29.4%,对照组5.8%,校正后OR=2.89(95%CI:1.67~5.02)。
3、多病共存现象突出:在中重度神经发育障碍的超早产儿中,59.0%存在至少2种障碍或疾病(如中重度认知障碍合并ASD)。即使在无/轻度神经发育障碍的超早产儿中,多病共存率也达24.9%。
4、行为问题普遍:极早产儿组临床显著行为问题发生率为35.3%,对照组为8.13%。内化问题(情绪问题)在无/轻度神经发育障碍的超早产儿中仍显著高于对照组(25.6% 与 9.5%)。
5、超早产儿队列中,无中重度障碍且无ASD的比例为57.4%:若进一步排除ADHD和发育性协调障碍,该比例降至42.0%。
该研究基于瑞典全国超早产儿队列,首次系统报告了12岁时的多维度神经发育结局。核心发现为:超早产儿在青春早期仍面临极高的神经发育障碍负担,中重度障碍发生率超过三分之一;ASD、ADHD、发育性协调障碍及行为问题的发生率均显著高于足月同龄人;多病共存现象极为常见,即使在无/轻度障碍者中亦不罕见。
研究结果具有明确的临床意义:
1、超早产儿的远期健康问题并非单一维度,而是多系统、多障碍叠加,对日常生活、学业及社会功能构成复杂挑战;
2、无中重度障碍并不能等同于“预后良好”,ASD、ADHD、发育性协调障碍和行为问题在看似“正常”的超早产儿中仍普遍存在,需引起临床重视;
3、研究结果支持建立持续至青春期的多学科随访体系,对超早产儿进行系统性筛查和早期干预,而非仅关注早期神经发育评估。
研究优势包括:全国性人群覆盖、高随访率、设足月对照组、采用标准化评估工具、结合登记数据减少失访偏倚。局限性包括:部分儿童未完成现场认知评估(通过登记数据估计)、评估者未设盲可能引入期望偏倚、登记数据来自临床实践可能不如研究数据严格。
为达到最佳的解读效果,请您提前阅读原文!
活动信息
时间:2026年4月16日 下午14:30-18:00
线下地点:开封市开元名都大酒店(三层开元1厅)
线上直播入口:请关注本刊公众号发布消息
参与方式
线上:免费收看
线下:现场与专家进行互动,收费标准:
已注册“第十八届围产医学学术交流大会”的正式代表:可凭大会参会证免费参加本场线下围文论道,但仍需提前在大会官网注册会前会名额(场地有限,额满即止)。
仅现场参加围文论道(不参加大会):需通过大会官网单独报名会前会,注册费300元/人。
大会官网:www.cjpm.org.cn(手机端可扫描下方二维码)

我们诚挚期待与您在开封相聚,参与“围文论道”线下活动,共享围产医学学术盛宴!
特别鸣谢


更多会议动态,请关注“中华围产医学杂志”微信公众号。
 点击原文链接进入官网报名
点击原文链接进入官网报名 夜雨聆风
夜雨聆风