急性胰腺炎起病急、进展快,高脂血症诱发的胰腺炎尤其棘手。一位患者突发左中上腹持续性胀痛,疼痛剧烈难以忍受,伴呕吐,入院时三酰甘油高达500mmol/L。如何通过高级健康评估五维度系统护理?从疼痛管理到营养支持,再到深静脉血栓预防,下面结合个案梳理护理要点。
一、高级健康评估:五维度锁定护理问题
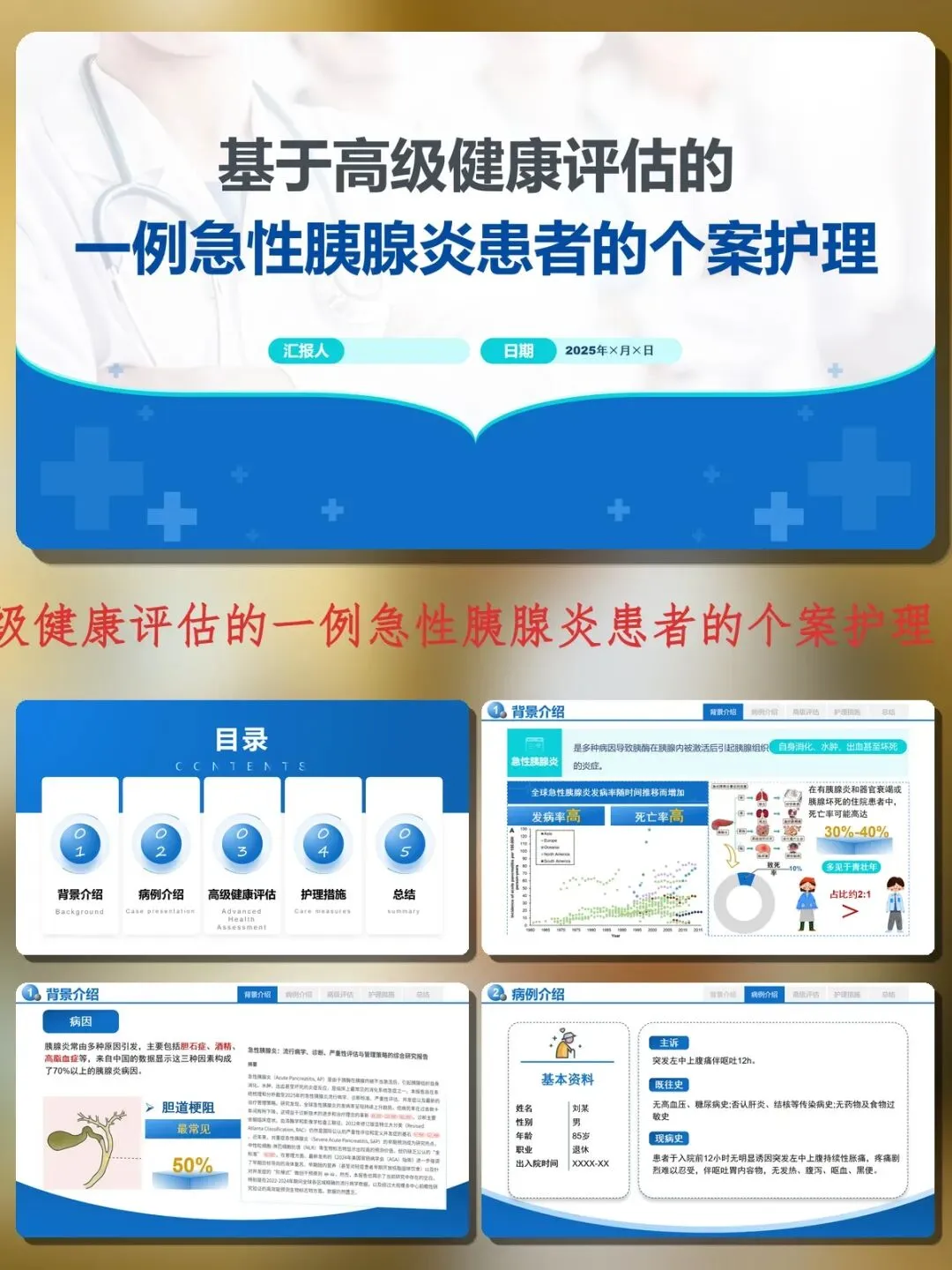
本个案采用高级健康评估五个维度:疾病与症状、整体健康、生理功能、ICF自理能力、风险与并发症。
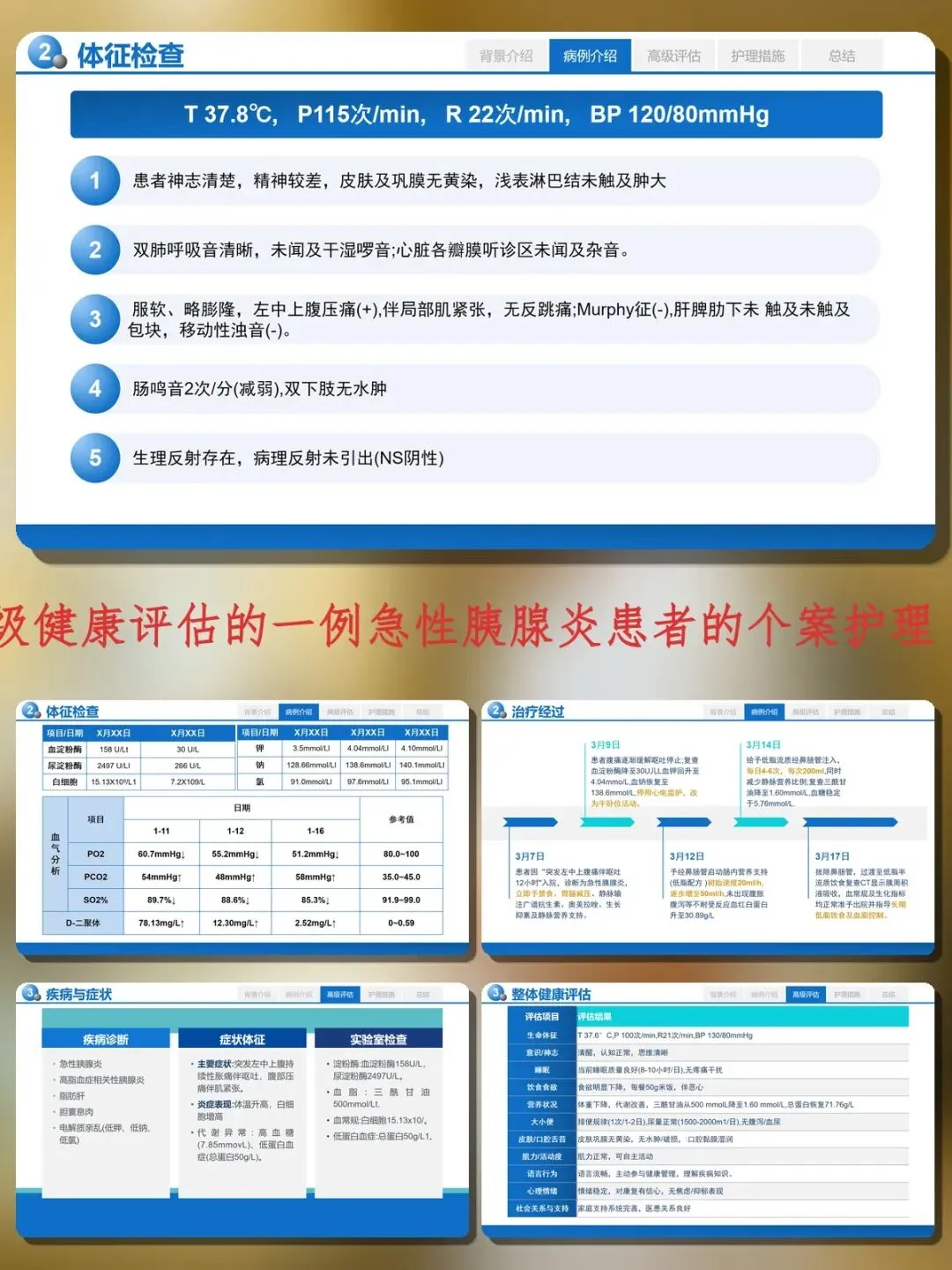
患者突发左中上腹持续性胀痛12小时,伴呕吐。体格检查:T 37.8℃,P 115次/分,左中上腹压痛伴肌紧张。实验室检查:血淀粉酶158U/L,尿淀粉酶2497U/L,三酰甘油500mmol/L,白细胞15.13×10⁹/L。入院诊断:急性胰腺炎、高脂血症相关性胰腺炎、电解质紊乱。
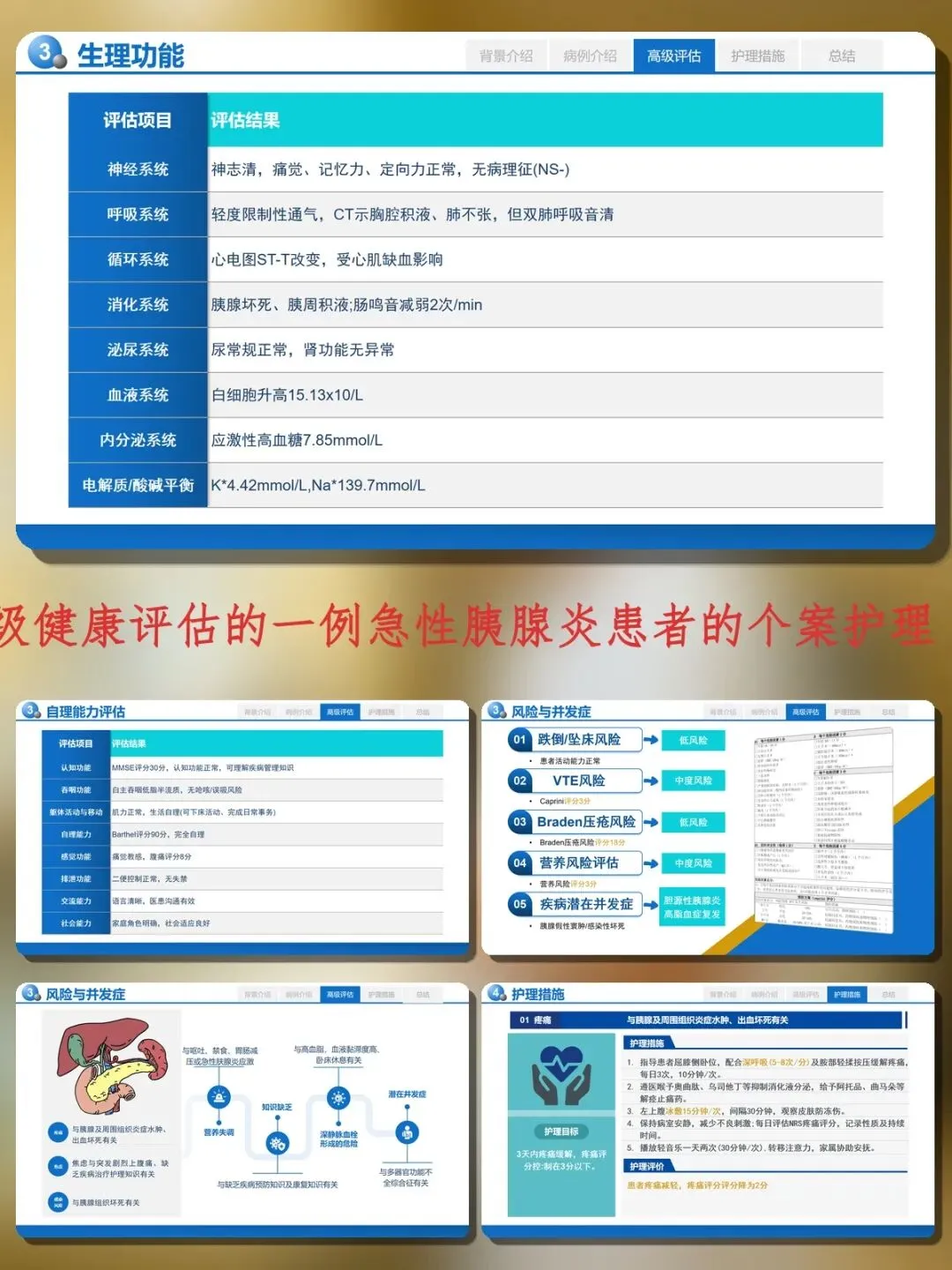
Caprini评分3分(中度血栓风险),营养风险评分3分,Braden压疮风险18分(低风险)。基于评估,明确七个护理诊断:疼痛、焦虑、感染风险、营养失调、知识缺乏、深静脉血栓风险、潜在并发症(MODS)。
二、护理措施与优质护理实践:疼痛管理+营养支持+血栓预防
疼痛管理是急性胰腺炎护理的首要任务。指导患者屈膝侧卧位,配合深呼吸(5-8次/分)及腹部轻揉按压,每日3次,每次10分钟。遵医嘱予奥曲肽、乌司他丁抑制消化液分泌,左上腹冰敷15分钟/次,间隔30分钟。播放轻音乐每日两次转移注意力。患者NRS疼痛评分从剧痛降至2分。
营养失调方面,入院24小时内建立静脉通道,输注不含脂肪乳剂的静脉营养液。每日用生理盐水冲洗鼻肠管后,泵入短肽型肠内营养液,输注前后用20ml温水脉冲冲管。指导患者咀嚼无糖口香糖每日3次,配合顺时针腹部按摩促进胃肠蠕动。制定阶梯饮食计划:第1周低脂流质(米汤、藕粉),第2周添加蛋清及鸡肉泥,第3周引入软烂蔬菜。患者营养状况维持良好。
深静脉血栓风险与高血脂、血液黏滞度高、卧床休息有关。每日协助患者进行踝泵运动(20次/组,每日4组),夜间使用梯度压力弹力袜(膝下型,压力15-20mmHg)。皮下注射达肝素钠5000IU每日一次,注射后按压穿刺点5分钟。每日测量双下肢周径,观察皮肤温度色泽及足背动脉搏动。患者三酰甘油明显下降,未发生深静脉血栓。


感染风险方面,每日使用0.12%氯已定溶液进行口腔护理(早晚各一次)。遵医嘱用生理盐水50ml+庆大霉素8万单位每日冲洗胃管2次。病室每日紫外线消毒2次,医护人员操作前严格执行手卫生。每48小时更换腹腔引流袋,感染时留取标本送细菌培养+药敏。住院期间未发生感染。
焦虑与突发剧烈腹痛、缺乏疾病知识有关。每日与患者进行20分钟沟通,通过认知行为疗法(CBT)缓解焦虑,发放图文版《急性胰腺炎康复手册》,标注关键治疗节点(禁食期、营养过渡期)。患者24小时内情绪稳定,配合治疗护理。
三、健康教育与经验反思:出院指导+随访计划
知识缺乏方面,发放《胰腺炎诱发因素手册》和《家庭应急处理手册》,包含急性发作时的屈膝侧卧位摆放图解、120呼叫话术模板。引入正念饮食训练,通过APP引导餐前深呼吸冥想,减少焦虑性进食。嘱患者饮食规律,避免暴饮暴食,维持低脂低糖饮食。
出院指导:出院后第1周、第1个月、第3个月、第6个月复查血淀粉酶、脂肪酶、腹部超声。饮食遵循低脂、禁食辛辣刺激性食物及含酒精饮品。规律服药,不可自行增减药量。
经验反思:全面细致的病情观察、积极有效的护理措施以及耐心的心理支持对患者康复至关重要。出院指导和随访计划的落实,能帮助患者更好地进行自我管理,降低复发风险。
(本文仅供医护人员内部学习,不构成诊疗建议)
 夜雨聆风
夜雨聆风