推广专业学术交流、促进诊疗流程改善
继续接着昨天的临床科研新方向 - 数字表型解读论文。这一篇是研究者已经发表的论文。其科研设计思路,供各位在研究自己专注疾病时参考。
重症肌无力(MG)的临床管理长期围绕免疫治疗与肌力改善展开,但“疲劳”这一跨维度症状始终处于解释与干预的灰色地带。既往研究已提示,体力活动不足与睡眠障碍与疲劳程度密切相关,但这些结论多源于横断面数据或监督性干预,缺乏对真实生活场景中行为模式的连续刻画。与此同时,临床实践中对于“患者在日常环境中究竟如何活动、如何睡眠”的认知,仍高度依赖主观报告。
在这一背景下,数字健康技术(DHT)提供了新的方法学路径:通过可穿戴设备实现连续、客观、低干预的行为数据采集,从而构建“数字表型”。由此,2026年《Muscle & Nerve》发表瑞典学者Norling等题为“Digital Phenotyping and Lifestyle Intervention in Patients With Myasthenia Gravis”的研究,试图回答一个关键问题:基于数字表型的生活方式干预,能否在真实世界层面改善MG患者的疲劳与功能状态?

MG的疲劳管理存在明显的结构性缺口:一方面,门诊评估工具(如MG-ADL、FSS)本质上是离散时间点的主观量表,难以捕捉疲劳的动态波动;另一方面,生活方式干预缺乏个体化依据,医生往往只能提供笼统建议(如“适量运动”“改善睡眠”),缺乏可量化目标与反馈机制。
更深层的问题在于,当前管理模式仍停留在“症状—治疗”线性路径,而忽视了行为模式、昼夜节律与免疫状态之间的复杂耦合关系。这种模式限制了对疲劳这一系统性症状的干预深度。
核心结果
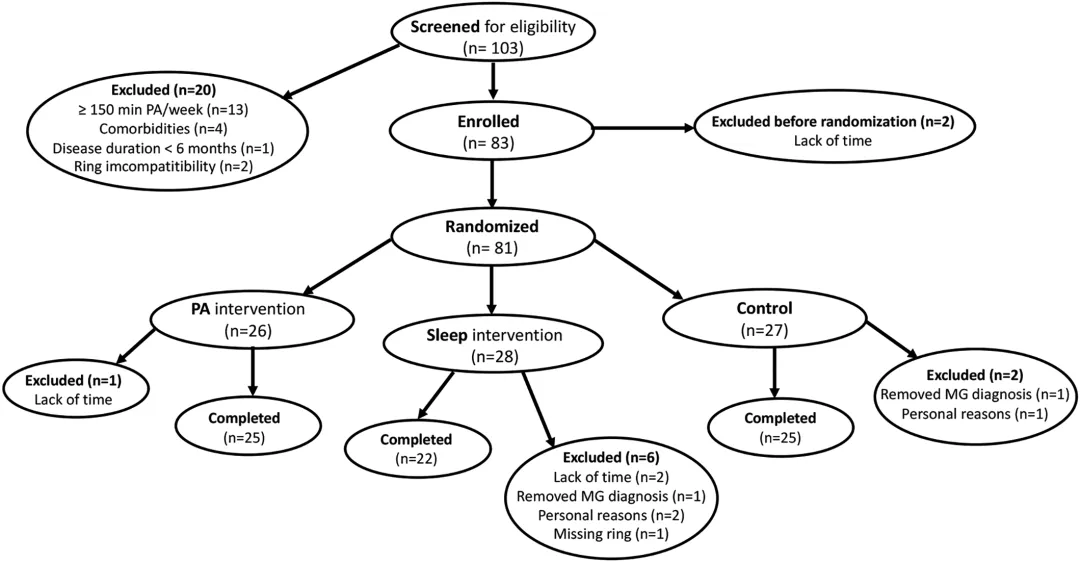
1. 图1:入组流程与人群选择偏倚的结构性提示
论文第4页的流程图显示,从103例筛选患者中最终仅72例完成研究,其中相当比例因“已达到体力活动推荐标准”被排除。这一结构性筛选直接导致研究样本呈现出一个关键特征:基线已具备较高健康行为水平的人群富集。这一点在后续所有结果中形成“天花板效应”的基础。
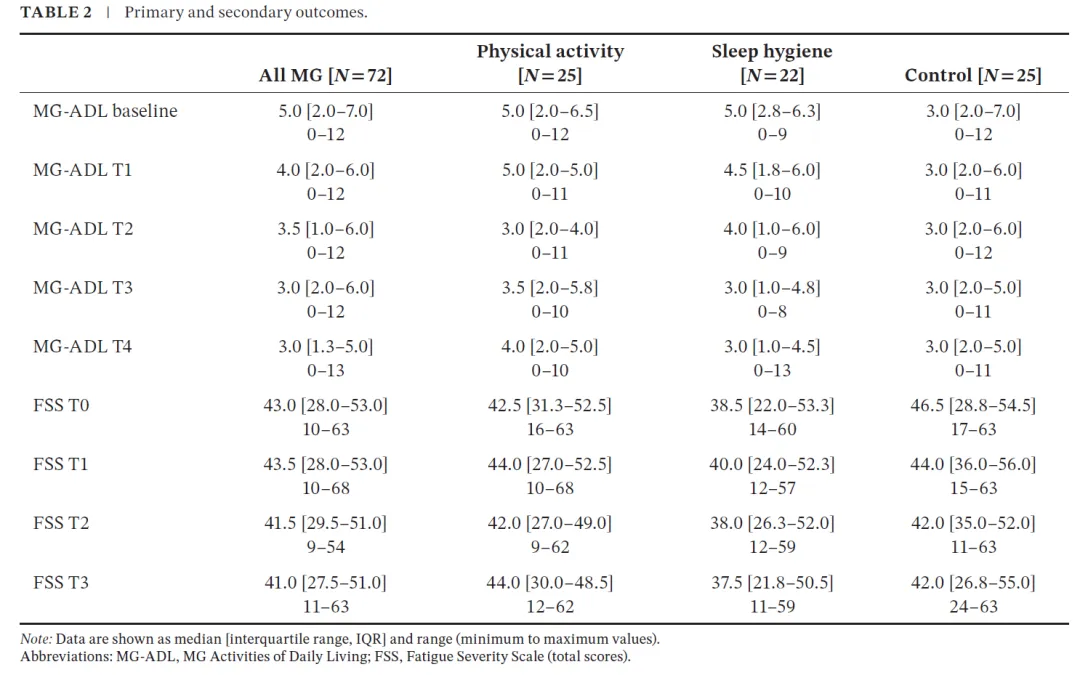
2. 表1与表2:结局“无差异”的统计表象与临床分层悖论
表2显示,三组MG-ADL从基线中位数5.0下降至干预后约3.0–3.5,但组间差异未达统计学显著(ANOVA p≈0.073)。然而,如果将这一结果与MCID(≥2分下降)对照,可以发现一个重要现象:每组均有6–7例达到临床改善标准,包括对照组。
这揭示出两个层面的结构矛盾:
- 个体层面存在真实改善,但群体层面被均值稀释
- 干预效应被“优化治疗+高基线水平”所掩盖
进一步观察FSS(表2),三组变化轨迹几乎重叠(p=0.992),提示疲劳作为多维症状,其变化对单一生活方式干预并不敏感。
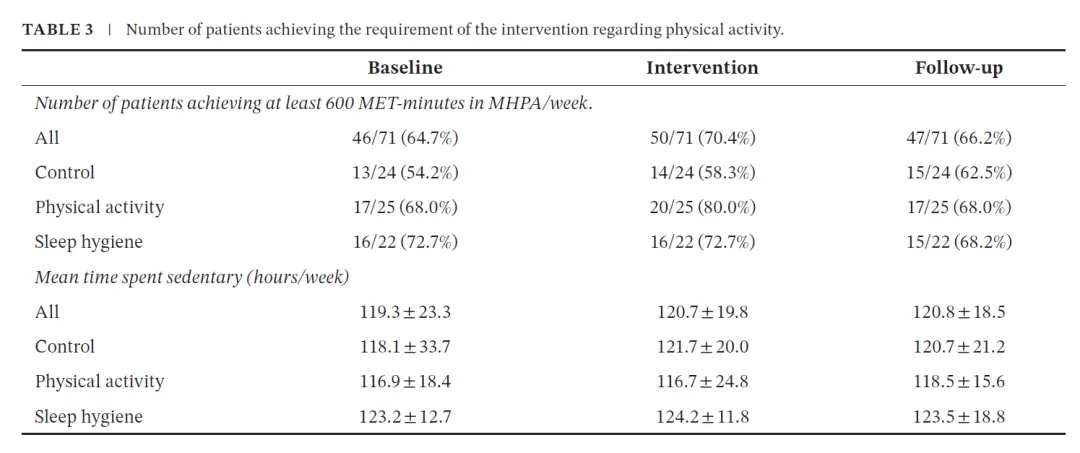
3. 表3:体力活动数据与“隐性高活动人群”的识别
表3提供了关键认知转折点:基线时64.7%患者已达到≥600 MET-min/周,而干预组在此基础上仅上升至80%。同时,久坐时间稳定在约120小时/周,几乎无变化。
这一数据结构提示:
- MG患者并非普遍“低活动”,而是存在显著异质性
- “高活动+高久坐”并存的行为模式可能更具解释力
换言之,单纯提高总活动量可能无法触及疲劳的关键机制。
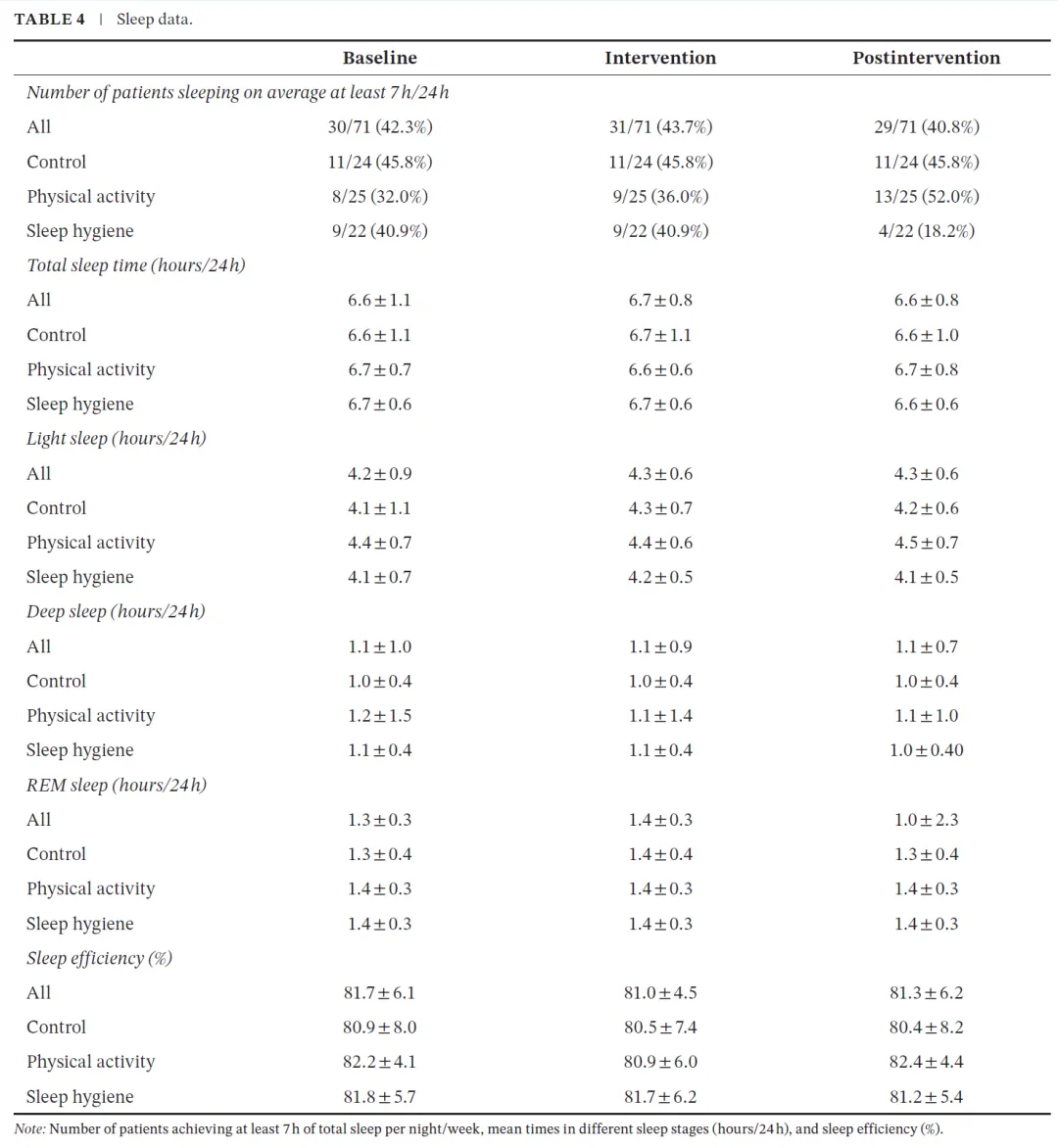
4. 表4与图S5:睡眠结构的“隐匿异常”
表4显示,总睡眠时间(约6.6–6.7小时)与睡眠效率(约81%)在各组间高度稳定,但REM睡眠比例持续偏低,约28%患者存在减少。
这一结果的重要性在于:
深睡眠(N3)维持正常(10–20%),提示恢复性睡眠并未全面受损 REM选择性减少,提示可能存在神经调控或呼吸相关机制异常
结合文中讨论,这种REM下降可能与呼吸储备不足或糖皮质激素使用相关,从而构成疲劳的潜在生理基础。
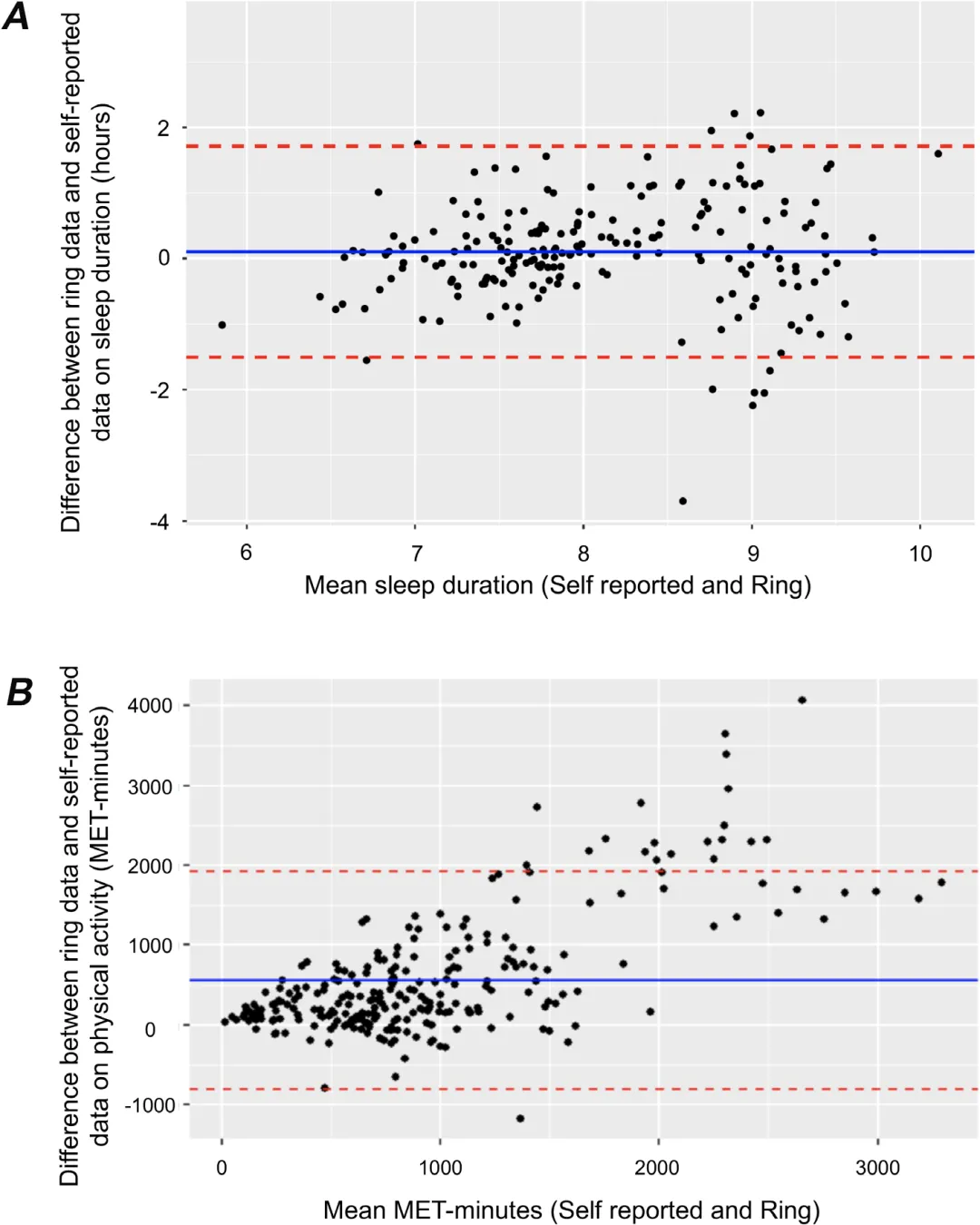
5. 图2:自我报告与客观数据的系统性偏差
第8页Bland–Altman图揭示了一个关键方法学问题:
睡眠:自报与DHT高度一致(平均差0.1小时) 活动:自报显著低估(平均差561 MET-min/周)
且偏差随活动水平增加而扩大(异方差现象明显)。这意味着在高活动人群中,传统问卷可能系统性失真,从而影响临床判断。
本研究的关键创新点
该研究的创新并不体现在“干预有效性”,而在于其方法学与数据结构:
首先,在方法学层面,采用长周期三阶段设计(6+12+6周)+全程数字监测,实现了行为数据的连续捕获。
其次,在研究范式上,将MG研究从“实验室运动干预”拓展至“真实世界生活方式干预”,强调生态效度。
第三,在数据结构上,首次将数字表型(activity + sleep + HR相关指标)与传统临床量表并行整合,并通过Bland–Altman分析验证一致性。
最后,在患者路径层面,完全远程化设计验证了数字干预的可行性与依从性(佩戴时间约23小时/天),为慢病管理模式提供了现实基础。
对临床实践的启发
该研究对临床的真正价值,在于提示“哪些干预可能无效”。
首先,在门诊管理中,不能再假设MG患者普遍缺乏活动。对于一部分已达推荐水平的患者,进一步增加运动量可能无法带来额外收益。
其次,疲劳评估需要从“总量指标”转向“结构指标”,例如:
活动-久坐分布 睡眠分期(尤其REM) 日内波动模式
第三,提示多学科整合的必要性,尤其是睡眠医学与呼吸评估在MG管理中的潜在角色。
第四,可考虑引入可穿戴设备作为长期随访工具,而非一次性评估手段。
编者按:
研究显示,在已优化治疗的MG患者中,疲劳并非简单由活动量或睡眠时长决定,而是一个由行为结构、生理节律与疾病机制共同塑造的复杂表型。
这一发现提示,MG管理可能需要从传统的“生物医学模型”转向“整合管理模型”,其中数字表型不再只是辅助工具,而是重构疾病认知的重要基础。
参考文献来源:
 |  |
 |  |
 |  |
 |  |
(点击👆图片,进入自己感兴趣的专辑。或点击“资源”,浏览本公众号所有资源)
 夜雨聆风
夜雨聆风