
各位同事,大家好。我是今天的汇报人。
今天,我们将共同学习一个在院内被称为“沉默杀手”的疾病——静脉血栓栓塞(VTE)的预防与护理。
希望通过这次培训,我们能构建起规范化防治的临床实践思维。
大家是否在临床遇到过这样的场景:一位术后恢复不错的患者,突然出现单侧腿肿、疼痛;或者一位长期卧床的内科病人,毫无征兆地发生了呼吸困难、胸痛甚至晕厥?这些很可能就是VTE的紧急信号。
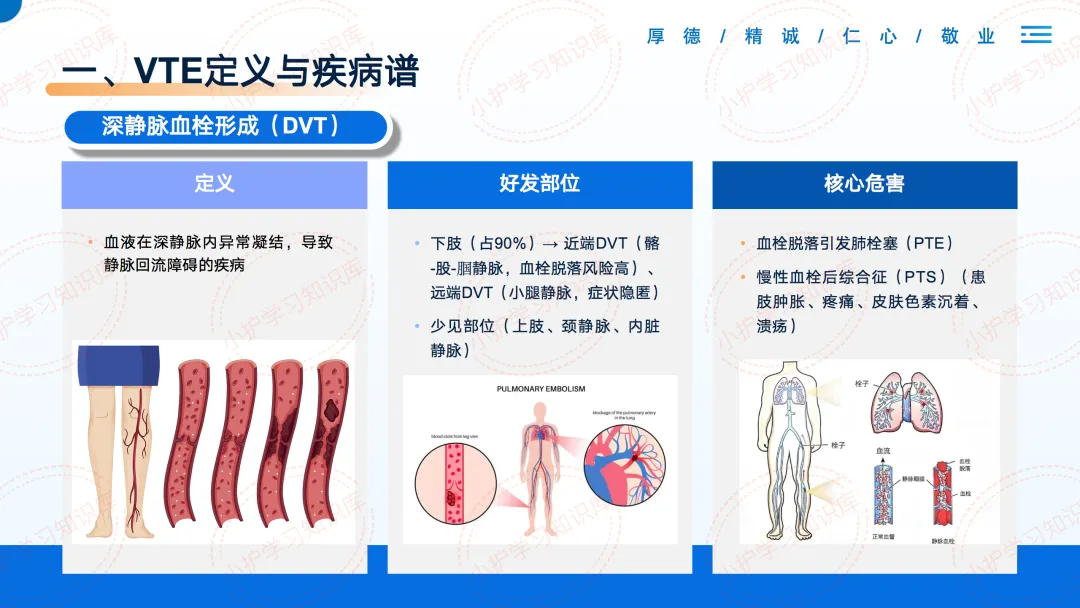
VTE包括深静脉血栓形成(DVT)和肺血栓栓塞症(PTE),它们其实是同一疾病的不同阶段,DVT是“源头”,PTE是可能致命的“危重表现”。
更值得我们警惕的是,它的起病常常非常隐匿,约1/3的肺栓塞患者在发病1小时内死亡,且70%的致命性肺栓塞死前没有典型症状。
数据显示,院内患者的发生率是普通人群的10-30倍,但好消息是,60-80%的院内VTE是可以通过有效预防来避免的。
因此,我们今天培训的核心目标,就是掌握“精准评估”和“分层预防”这两大武器,将预防的关口前移。
接下来,我将从认识VTE、风险评估、预防策略、护理实践和特殊案例这几个部分,和大家一起梳理。

首先,我们重新认识VTE形成的核心病理生理基础——Virchow三要素。请大家看这张图,血栓的形成离不开三个条件:血液高凝状态、血流淤滞和血管内皮损伤。
比如,一位肿瘤患者(高凝)、术后长期卧床(血流淤滞)、并且进行了下肢静脉穿刺(内皮损伤),他就同时集齐了这三个要素,风险极高。
理解这个原理,能帮助我们识别高危患者。
接下来,是我们今天要掌握的第一个核心技能:精准的风险评估。
为什么说评估比治疗更重要?
因为预防的性价比极高,投入1元预防费用,平均能节省8元治疗费用,同时也能避免给高出血风险患者滥用抗凝药。
国家评审标准也要求我们的风险评估覆盖率要达到100%。那么,如何评?我们有两把“尺子”。

对于外科、手术或普通住院患者,我们使用Caprini风险评估模型。
它的评分项包括年龄、手术类型、基础疾病(如肿瘤、心衰)和特殊状态(如卧床、肥胖、有血栓史)。
根据评分,我们将风险分为四级:0-1分为低危,仅需基础预防;2分为中危,需基础+物理预防;3-4分为高危,需基础+物理±药物预防;≥5分为极高危,无禁忌时需联合基础、物理和药物预防。
而对于内科住院患者(非手术),我们则使用Padua风险评估模型,总分≥4分即为高危。核心评分项包括活动受限、恶性肿瘤、急性心衰/呼衰/感染以及血栓史等。

评估了血栓风险,我们立刻就要评估另一个关键:出血风险。这是安全实施预防的保障。
出血风险评估的核心维度包括活动性出血、凝血功能障碍、近期手术/创伤、未控制的高血压、肾功能不全等。
我们必须将血栓风险和出血风险结合起来看,才能制定出安全的个体化方案。例如,一个血栓风险高危但出血风险也高的患者,我们就可能优先选择物理预防,并密切监测。
掌握了评估,我们进入第三个核心部分:主动的、分层的预防策略。我们的预防措施是“组合拳”,分为基础预防、物理预防和药物预防。
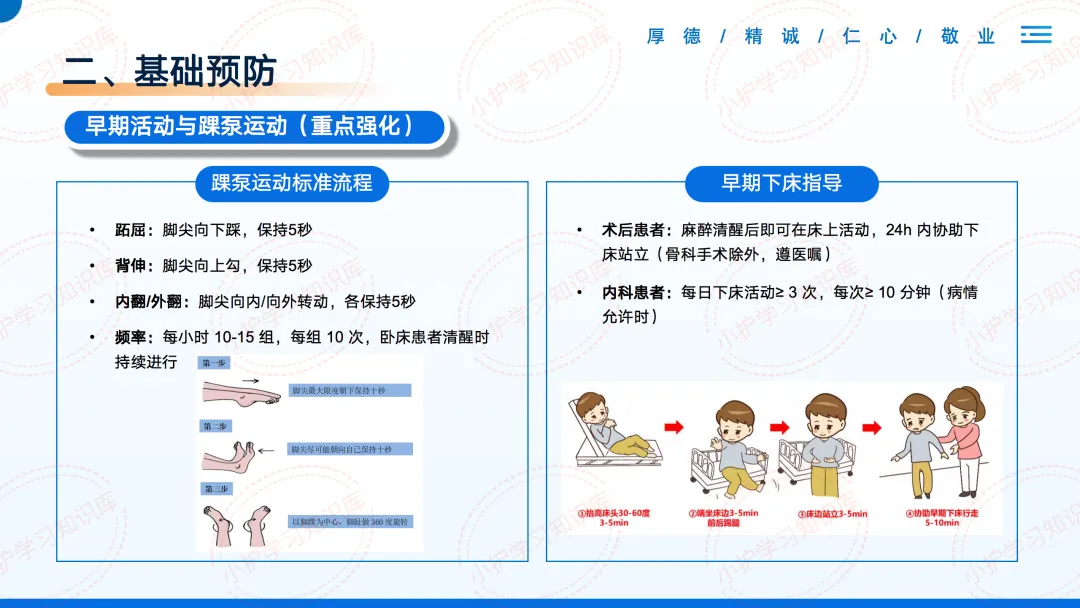
第一,基础预防,适用于所有患者,零成本高收益。重中之重是早期活动与踝泵运动。踝泵运动的标准流程是:脚尖向下踩(跖屈)、向上勾(背伸)、向内向外转动,每个动作保持5秒。
我们要指导患者每小时做10-15组,卧床清醒时持续进行。同时,鼓励患者在病情允许下早期下床,并保证每日充足的饮水量(心衰、肾衰患者需遵医嘱调整)。健康教育也至关重要,要告知患者识别肿胀、胸痛、呼吸困难等预警症状。
第二,物理预防,是中高危患者的重要措施。主要包括梯度压力袜(GCS)和间歇充气加压装置(IPC)。

GCS是通过从脚踝到大腿的梯度压力,促进静脉血液回流,使用时需晨起下床前穿戴,确保平整无褶皱。

IPC则是通过气囊周期性充气挤压下肢,模拟肌肉泵作用,每日建议使用≥18小时。
对于卧床患者,如ICU病人,还可以使用足底静脉泵(VFP)。
第三,药物预防,是对于高危/极高危且出血风险低的患者的核心干预。常用药物包括低分子肝素(LMWH)、新型口服抗凝药(NOACs)等。
给药时机很关键:外科手术患者,如骨科大手术,通常在术前12h或术后6-10h启动;内科患者则在入院24小时内启动。疗程需足量,例如骨科大手术患者可能需要≥10-14天,部分甚至延长至35天。
那么,这些措施如何在护理实践中落实呢?这就是第四部分:护理实践——从预防到识别。
在预防措施执行上,我们要每日检查GCS/IPC的穿戴是否正确、皮肤有无损伤。
进行LMWH皮下注射时,部位应选择腹部(脐周5cm外),捏皮垂直进针,缓慢推注后停留10秒,无需按压,并注意部位轮换。
对患者的健康教育,要采用“口头+图文+视频”的多维方式,特别要强调药物的依从性。
更重要的,是早期识别VTE的征象。
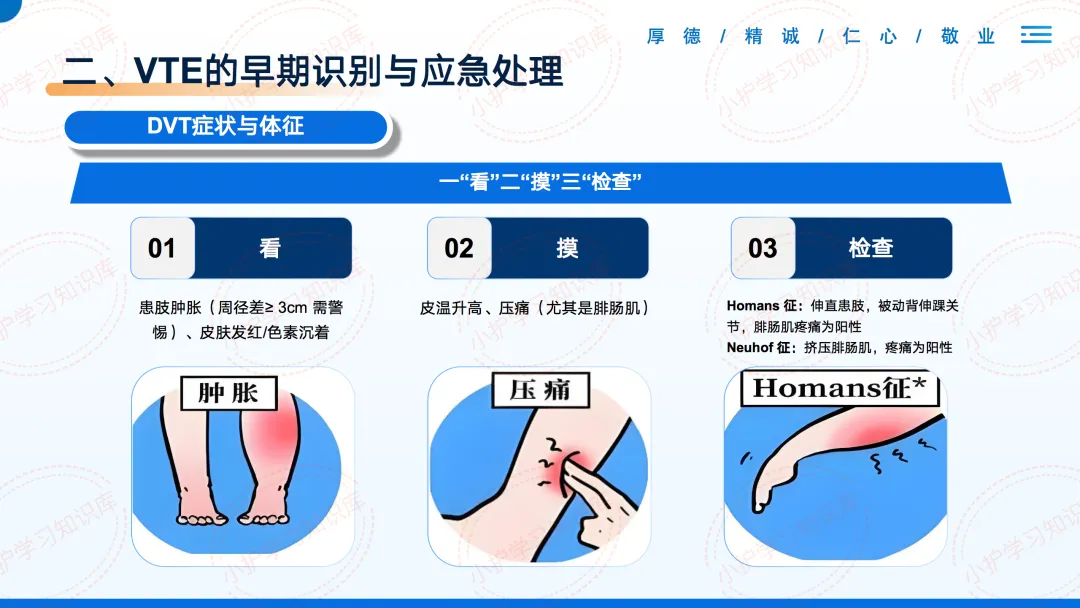
对于DVT,我们可以总结为“一看二摸三检查”:
看患肢有无肿胀(周径差≥3cm需警惕);
摸皮温是否升高、有无压痛(特别是腓肠肌);
检查Homans征(背伸踝关节引起腓肠肌疼痛)和Neuhof征(挤压腓肠肌疼痛)是否阳性。
对于PTE,要警惕突发呼吸困难、胸痛、咯血(典型“三联征”但仅占20%)、晕厥、心率加快、血氧饱和度下降等表现。
一旦怀疑VTE,必须启动紧急处理流程:“黄金5分钟”。

立即让患者绝对卧床制动,防止血栓脱落;
给予高浓度吸氧;呼叫医生并启动快速反应团队;
同时建立静脉通路,监测生命体征,并配合急查D-二聚体、血气分析、心电图和床旁超声等。
在配合诊断检查时,要掌握要点:如D-二聚体需空腹采血;下肢血管彩超需协助患者摆好体位,避免加压患肢;CTPA(CT肺动脉造影)要评估肾功能并告知患者检查后多饮水。
最后,我们来回顾一下今天最核心的几点:
第一,VTE可防可控,预防是关键。
第二,风险评估是基石,务必在入院24小时内完成Caprini或Padua评分,并结合出血风险。
第三,分层预防是手段,要熟练掌握基础、物理、药物预防的联合应用。
各位同事,在这场与“沉默杀手”的较量中,我们护士是风险评估的第一执行者、预防措施的核心落实者、也是病情变化的关键预警者。
我们的细致评估、规范操作和敏锐观察,是构建患者安全防线不可或缺的一环。
希望大家回到科室后,能将这套“评估-预防-识别”的流程真正应用到临床工作中,为降低院内VTE发生率贡献我们的专业力量。
汇报完毕,谢谢大家!

点击下方阅读原文进入资源库下载更多资料
▼
 夜雨聆风
夜雨聆风