AI+机器人赋能医院系统——放射科管理系统重塑(痛点分析)
医院临床精准诊断、术前评估、术后复查及慢病筛查全链条中,放射影像检查是疾病定性诊断、病灶精准定位、病情分期研判、疗效动态随访的核心前置刚需环节,是临床科室确诊病症、制定手术方案、调整治疗策略的核心诊断依据,直接决定全院临床诊疗精准度、术前评估安全性及患者救治有效性。
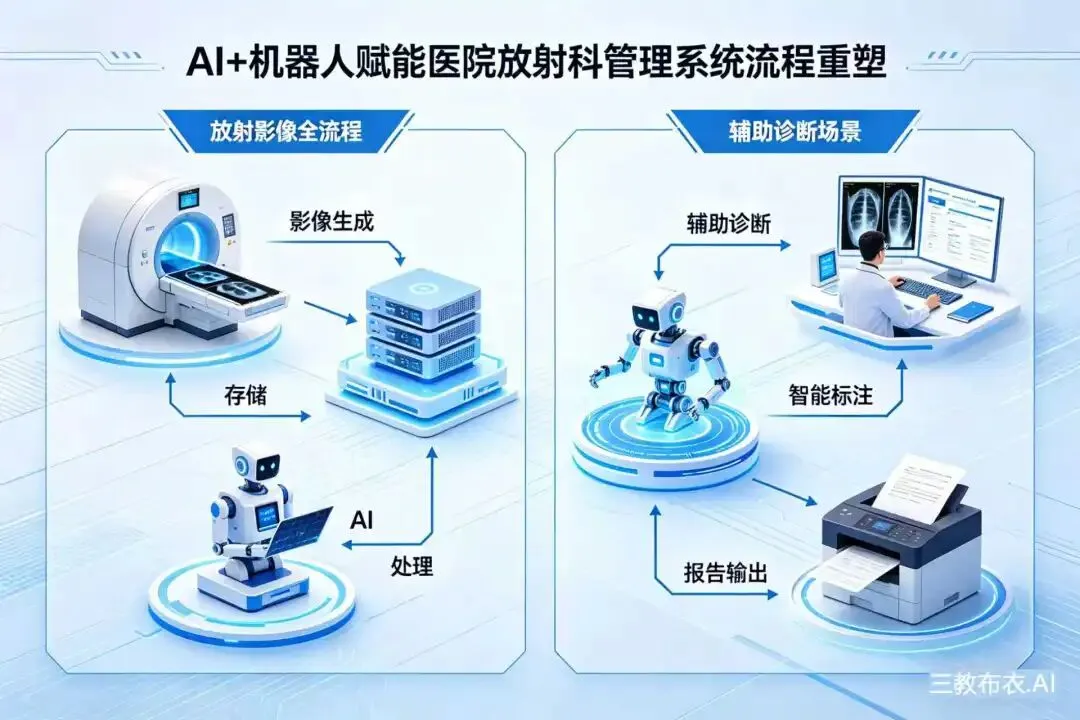
当前多数公立医院放射科管理运行过程中,患者检查摆位全凭技师人工经验判断、影像拍摄质控缺乏实时校验标准、AI诊断工具外挂割裂工作流程、影像报告人工撰写耗时费力、危急重症征象预警通知滞后、科室运营调度监管缺失;
基础版放射科管理系统(PACS影像归档和通信系统)虽已实现全院放射影像资料数字化存储、跨科室影像传输、基础影像调阅查看等基础数字化功能,完成放射影像从传统胶片存档到线上电子影像管理的初步数字化转型,但仅停留在“影像简单存储、单项远程传输”浅层管理阶段,缺乏智能精准摆位辅助能力、影像实时AI质控校验功能、AI原生一体化阅片集成能力、报告智能生成辅助模块、危急值智能闭环预警机制及科室运营动态监管调度体系。患者CT、X光等影像检查摆位偏差、曝光参数适配不当,重拍率居高不下,患者额外辐射剂量增加,影像质量达不到全国影像互认统一标准;
各类AI诊断辅助工具独立外挂运行,与原生PACS系统数据割裂、工作流脱节,医生频繁切换软件阅片,打断诊断思路、增加操作负担;海量影像报告全靠医师人工手动撰写录入,测量数据易错、报告规范性不足,非结构化文本难以支撑临床检索与科研应用;气胸、脑出血等危急重症征象全靠人工识别电话通知,漏报、迟报风险突出,科室设备负荷、人员工作状态、报告积压进度全程监管空白,运营调度被动滞后。
这正是当前多数公立医院放射科PACS管理系统的真实运行困境——作为医院规范放射影像诊疗标准流程、夯实临床精准诊断核心依据、严控放射检查无效重复损耗成本、防范影像诊断质控安全风险、保障全院放射诊疗质量同质化及影像结果跨院互认的核心专业管控载体,放射科管理系统核心覆盖影像检查精准摆位、影像拍摄实时质控、AI协同精准阅片、结构化报告智能生成、危急重症闭环预警、科室运营精益管控全场景,核心目标是刚性规范全院放射检查诊疗标准化操作路径、压实放射影像全流程质控安全责任、严控重复检查及人工冗余运营无效损耗成本、实现全院不同设备、不同技师、不同时段放射影像诊疗质量同质化及影像结果标准化互认。
现阶段国内各级公立医院虽已全面上线基础版PACS放射科信息化管理系统,仅实现影像资料线上存储传输、基础影像调阅查看等基础功能,并未真正实现放射检查摆位标准化、影像质控实时化、AI阅片一体化、报告生成智能化、危急预警闭环化、科室运营监管可视化全链条智能化管理,系统建设与放射影像质控安全刚需、放射诊疗流程规范化标准、科室运营成本精细化管控、放射医疗质量同质化及影像互认落地目标严重脱节,各类放射诊疗运营痛点及质控安全隐患持续凸显,制约医院放射医学高质量规范化发展。
一、放射科管理系统现有模式痛点剖析
(一)痛点一:检查摆位依赖人工经验与图像质控难:摆位凭感,质控滞后,重拍频发
医疗质量同质化与全国影像互认管控要求,放射科管理系统必须实现各类影像检查患者精准标准化摆位、曝光参数个性化适配、影像拍摄实时同步质控、不合格影像即刻重扫校正,做到每一例放射影像解剖结构完整、曝光参数适宜、图像清晰度达标,从源头杜绝影像重拍返工问题,严控患者不必要辐射剂量,保障放射影像质量统一达标、满足跨院互认标准,实现影像检查摆位及质控管理标准化、同质化。
但当前多数公立医院现有基础版PACS放射科管理系统仅具备影像存储传输基础功能,无智能摆位辅助模块、无实时AI图像质控能力,影像摆位全靠技师人工经验主观判断,拍摄完成后人工事后抽检质控,完全达不到放射影像质控安全及同质化互认标准,核心痛点聚焦以下4点:
1. 人工摆位主观差异大无统一标准:各类CT、X光检查患者体型胖瘦、年龄体态差异显著,技师全凭个人多年经验手动调整患者体位和设备曝光参数,不同技师摆位手法、参数设置标准不一;
2. 影像拍摄质量瑕疵问题突出:人工判断适配性不足,频繁出现影像过曝、欠曝、体位偏移、解剖结构显示不全等质量问题,影像清晰度达不到临床诊断及影像互认硬性标准;
3. 影像不合格重拍率居高不下:劣质影像无法用于精准诊断,只能安排患者二次重拍返工,既增加放射科重复检查工作量,又让患者承受额外不必要医疗辐射剂量;
4. 影像质控滞后同质化管控缺失:质控环节全部后置人工抽检,拍摄当场无法及时发现瑕疵问题,患者离开后才排查出不合格影像,返工协调难度大,全院放射影像质控同质化及跨院互认难以落地。
典型场景
某三甲医院放射科日均承接全院门诊、住院、急诊各类CT、X光放射检查上千人次,涵盖常规体检筛查、术前评估、术后复查、急诊创伤排查等各类检查类型,患者体型跨度大、检查质控标准严,原有基础版PACS放射科管理系统无智能摆位辅助和实时图像质控功能。
所有患者影像检查体位调整、曝光参数设置全靠放射技师人工经验主观判断,年轻技师与资深技师摆位精准度、参数适配度差异极大;针对肥胖、老年、儿童特殊人群,人工摆位极易出现体位偏移、曝光参数不适配问题,拍摄影像存在伪影、结构不全、明暗异常等瑕疵;影像拍摄完成后无当场质控校验,全部留存待后续人工事后审核,大量不合格影像无法用于临床诊断和跨院互认,只能通知患者二次返院重拍,患者辐射增加、就医体验差,放射科重复检查工作繁重,全院放射影像摆位质控同质化管控无法落地,临床精准诊断基础保障薄弱。
数据模型:结合公立医院放射科运营实操统计数据,现有系统模式下,放射检查AI智能精准摆位辅助覆盖率为0;影像拍摄当场实时质控覆盖率为0;影像不合格重拍返工发生率达18%-25%;患者额外无效辐射暴露率提升20%以上;放射影像达标及跨院互认合格率不足55%;放射摆位及质控同质化达标率不足40%;因影像质量问题导致的重复检查、医患纠纷、诊断返工无效成本每年持续攀升,既埋下放射诊疗质控安全隐患,抬高医院放射科运营管理成本,又严重制约放射医疗质量同质化及影像跨院互认落地。
(二)痛点二:“外挂式”AI工具导致工作流割裂:系统割裂,阅片中断,协同失效
医疗质量同质化与放射阅片精准高效管控要求,放射科管理系统需实现AI诊断工具与原生PACS系统深度一体化集成、病灶自动标注同步可视化展示、阅片操作无需跨软件切换、多模态诊疗数据联动协同,保障医师阅片思路连续、诊断操作高效、病灶研判精准,实现放射阅片诊断管理标准化、同质化。但当前多数医院AI诊断工具均为独立外挂第三方软件,与PACS系统数据不通、流程割裂,无原生一体化集成设计,医师阅片操作繁琐、诊断效率偏低,核心痛点如下:
1. 双系统频繁切换打断阅片思路:放射诊断医师需反复在原生PACS阅片系统和独立AI诊断外挂软件之间来回切换,操作步骤繁琐,严重打断连续阅片诊断专注力;
2. 数据孤岛联动协同完全缺失:PACS系统影像数据与AI诊断工具数据互不连通,无法自动同步影像资料、患者病史及历史影像,数据孤岛问题突出;
3. AI病灶呈现方式实用性极差:AI识别发现的肺结节、骨折线等病灶仅以静态截图单独展示,无法在原始影像上直接标注、测量、修改编辑,诊断实操性不足;
4. 阅片诊断标准同质化难以统一:不同医师使用AI工具程度、操作习惯、研判方式不一,人工阅片与AI辅助结合模式混乱,阅片诊断质量参差不齐,同质化管控困难。
典型场景
某市级公立医院放射科诊断医师日常阅片工作量巨大,各类肺结节、骨折、结节性病变筛查需求集中,原有PACS系统未集成AI诊断功能,AI辅助阅片工具均为独立外挂软件。医师完成影像调取后,需单独打开第三方AI软件导入影像、等待AI分析、查看AI病灶截图结果,再切回PACS系统对照原始影像撰写报告,反复切换操作繁琐耗时;
AI识别的病灶仅能查看静态提示截图,无法在原始影像上精准定位、实时测量尺寸、调整标注范围,医师需手动二次核对比对,工作量翻倍;不同医师有的依赖AI辅助、有的纯人工阅片,诊断研判标准不一,疑难病灶识别精准度差异明显,阅片诊断同质化完全无法实现,临床诊断支撑稳定性不足。
隐性风险:公立医院放射质控专项调研数据显示,现有系统下,AI原生一体化PACS集成覆盖率为0;医师阅片跨软件切换日均操作次数超数百次;AI病灶可编辑可测量实操占比为0;疑难病灶人工AI协同研判失误隐患发生率达11%-17%;放射阅片诊断同质化达标率不足43%;既增加放射医师非诊断繁琐操作负担,造成阅片工作效率低下,又制约放射阅片标准化与医疗质量同质化落地,埋下临床诊断精准度隐患。
(三)痛点三:海量报告撰写耗时与结构化录入难:手写低效,录入易错,数据难用
医疗质量同质化与放射报告规范化管控要求,放射科管理系统需实现影像报告智能自动生成、病灶数据结构化录入、报告内容标准化规范输出、快捷智能编辑修改,减轻医师撰写压力、保障报告规范统一、便于临床检索及科研应用,实现放射报告出具管理标准化、同质化。但当前多数PACS系统无AI报告生成功能,报告全靠医师人工自由文本撰写,手动录入测量数据,低效易错、规范性差,核心痛点如下:
1. 人工撰写报告工作负荷繁重:放射检查量逐年激增,医师需逐份手动撰写报告、录入病灶大小、位置、形态等测量数据,重复性工作多,耗时耗力效率极低;
2. 手动数据录入差错率偏高:各类病灶测量数值、病灶描述、诊断结论全靠人工手动录入,长期高强度工作易出现数值录入错误、描述不规范等问题;
3. 自由文本报告标准化程度低:人工撰写报告表述风格、描述口径、诊断用语各不相同,无统一规范模板,非结构化文本无法支撑临床检索、数据统计及科研复盘;
4. 报告出具管控同质化不足:不同医师报告撰写严谨度、规范度、详细程度不一,报告质量差异大,放射报告诊疗服务同质化管控难以推进。
典型场景
某公立医院放射科日均出具各类影像诊断报告数千份,涵盖常规筛查、急诊检查、住院术前术后复查等各类类型,原有PACS系统无任何AI智能报告生成及辅助编辑功能,所有报告均需放射诊断医师人工逐字撰写、手动录入病灶测量数据。
医师大量工作时间耗费在重复文字录入、数据填报等基础工作上,专注精准诊断研判时间被严重压缩;人工撰写报告用语随意、格式不统一,部分报告关键数据录入错误,需要反复修改校对;所有报告均为非结构化自由文本,后续临床病例检索、科室质控统计、医学科研数据提取难度极大;
不同医师报告撰写标准不一,有的详实规范、有的简略粗糙,放射报告质量参差不齐,报告出具同质化管控无法落地,临床诊疗参考价值受限。
效率制约:医疗行业放射运营统计数据显示,现有系统下,AI自动生成放射报告覆盖率为0;医师单份报告平均撰写耗时翻倍增加;报告数据人工录入差错率达19%-26%;标准化规范报告占比不足45%;放射报告同质化达标率不足36%;既占用医师核心诊断研判时间,增加人工撰写运维成本,又制约放射报告标准化与医疗质量同质化落地,影响临床诊疗高效衔接。
(四)痛点四:危急值预警滞后与科室运营黑盒:预警延迟,调度盲目,管控粗放
医疗质量同质化与放射科室运营成本管控要求,放射科管理系统需实现危急重症征象智能实时识别、危急值多级闭环预警、处置进度全程追踪、科室运营数据可视化监管、设备人力负荷智能调度,保障危急病例快速救治、科室运营精准管控,实现危急处置及运营管理标准化、同质化。但当前多数PACS系统无智能危急预警模块、无运营可视化监管功能,预警全靠人工、调度全凭经验,管控粗放低效,核心痛点如下:
1. 危急征象识别预警全靠人工:气胸、脑出血、主动脉夹层等致命危急征象,全靠医师人工阅片发现后电话通知临床,无智能自动预警机制,漏报、迟报风险极高;
2. 危急预警处置无闭环追溯:人工通知无系统记录、无处置追踪、无回执确认,无法全程留痕溯源,一旦出现救治延误,责任界定困难;
3. 科室运营全程监管处于黑盒状态:管理者无法实时掌握放射设备开机利用率、技师医师工作负荷、报告积压数量、检查排队进度等核心运营数据;
4. 运营调度粗放同质化管控缺失:人员排班、设备调度全靠管理者人工经验,无法提前预判工作瓶颈、合理分配工作任务,科室运营调度被动滞后,管控标准不一。
典型场景
某医院放射科承接全院急诊创伤、心脑血管急症等危重患者放射检查工作,原有PACS系统无AI危急值智能预警和运营监管功能,危急重症影像全靠医师人工阅片排查。部分隐匿性气胸、少量脑出血等危急征象易被人工疏忽漏看,即便及时发现也需人工电话逐一通知临床科室,沟通耗时、无记录、无追踪,多次出现危急患者处置延迟情况;
科室管理者无法实时查看CT、X光设备运行负荷、医师报告积压数量、患者检查排队进度,工作高峰期人员调配不及时、设备闲置与工作拥堵并存;科室运营全靠人工粗放管理,无数据支撑、无提前预判,不同时段运营管控松紧不一,科室运营同质化难以推进,危急救治安全隐患突出。
管控代价:公立医院放射运营调研数据表明,现有系统下,AI危急值智能闭环预警覆盖率为0;危急征象漏报迟报发生率达13%-20%;科室运营数据可视化监管覆盖率不足12%;报告积压处置延迟率达17%-24%;科室运营无效人力及设备资源浪费成本增加11%-15%;既造成危重患者救治延误风险,运营管控粗放低效,又影响放射诊疗安全保障,制约医疗质量同质化与成本管控双重目标落地。
 夜雨聆风
夜雨聆风




