喝酒后,出现这2种症状的人,说明你的不能再喝酒了,要当心
周五晚上,老赵和几位老同学小聚。菜还没上齐,他已经连着干了两杯白酒,嘴里还笑着说:“我这酒量,几十年练出来的。”
可第三杯下肚不到十分钟,他突然捂着上腹,脸色发白,额头冒冷汗,话也变少了。朋友以为他“喝快了”,劝他去厕所吐一吐就好。老赵刚站起来,又一阵心慌,胸口像压了块石头,只能扶着椅背慢慢坐下。
很多人把酒后不适当成“正常反应”,脸红、头晕、犯困,忍一忍就过去了。

但医生真正担心的,不是你“喝醉”,而是你身体已经在发出“别再喝了”的求救信号。尤其是下面这2种症状,一旦反复出现,往往说明酒精对身体的伤害已经不是“轻微刺激”,而是可能触发急症风险。现在知道,还不晚。
喝酒后不舒服,到底是“酒量差”还是“身体在报警”?
酒精进入人体后,主要在肝脏代谢:乙醇先转成乙醛,再转成乙酸。问题在于,乙醛本身就有毒性,会刺激血管、神经和消化道黏膜。
《中国居民膳食指南(2022)》明确建议:不喝酒者不建议开始饮酒,饮酒者应尽量少喝。因为所谓“少量饮酒有益”的说法,在近年越来越多研究中被不断修正。
从临床看,真正危险的不是“偶尔喝多一次”,而是“每次喝酒都出现某些固定异常,却仍继续喝”。

这就像汽车仪表盘反复亮红灯,你却只把它当成“发动机脾气不好”。
要特别警惕的第一种症状是:酒后明显胸闷、心悸、心前区不适,甚至出冷汗。
酒精可导致交感神经兴奋,诱发心率增快、血压波动,还可能诱发心律失常。医学上有“节日心脏综合征”的说法,即平时看似健康的人在短期大量饮酒后出现房颤等心律问题。
如果你每次喝酒后都出现心跳乱、胸口发紧,不是“酒精上头”,而可能是心血管系统承受不了酒精刺激。
另一种要警惕的是:上腹持续疼痛,伴恶心、呕吐,疼痛向后背放射。
这类表现要小心急性胰腺炎。酒精是急性胰腺炎的重要诱因之一,且部分患者早期只以“胃不舒服”表现,容易误判为“喝多了伤胃”。
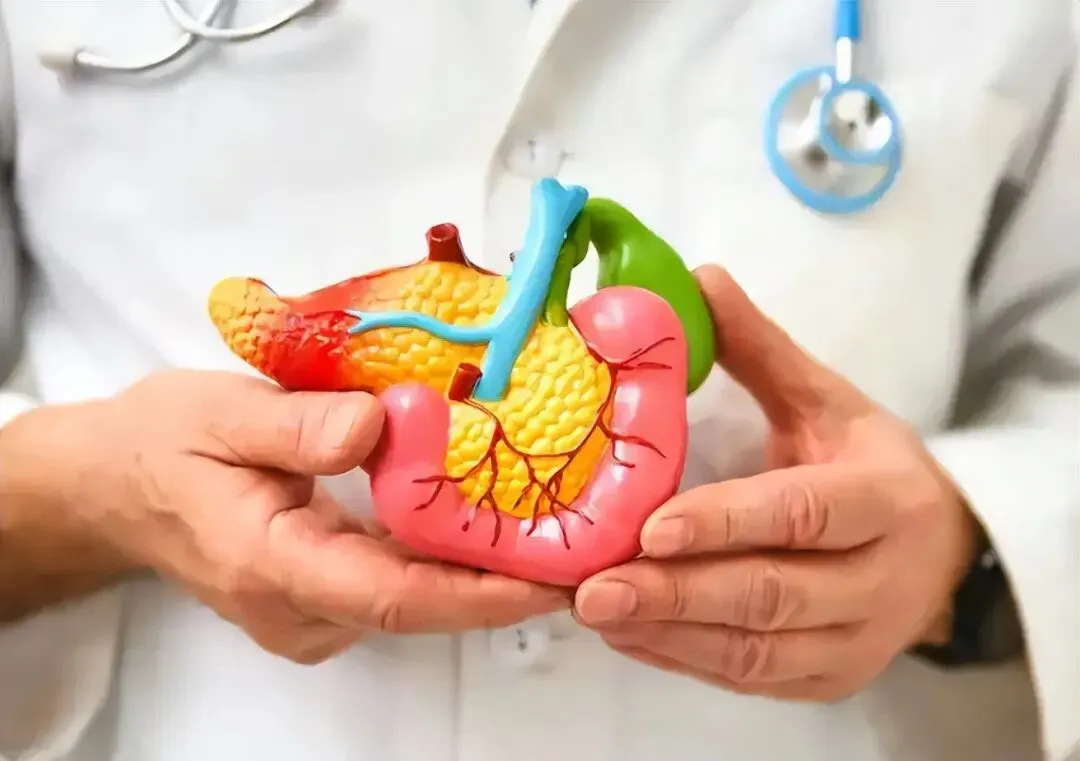
一旦延误,可能进展迅速,严重时可危及生命。换句话说,喝酒后“胃里难受”和“胰腺在报警”,外行人很难分清,但后果天差地别。
反复出现这2种症状,身体会发生什么变化?
有些人会说:“我每次都这样,睡一觉就好了。”问题是,症状能缓解,不等于损伤不存在。长期反复刺激,往往是慢病和急症共同的起点。
心脏负担持续加重:酒后心悸、胸闷反复出现,提示心脏电活动和血流动力学可能已受影响。短期看是“难受一阵子”,长期看可能增加心律失常、血压异常波动风险。对本就有高血压、冠心病、糖尿病的人,这种叠加风险更明显。
消化系统从“功能紊乱”走向“器质损伤”:开始可能只是胃胀、反酸、恶心,继续饮酒后,可能出现胃炎、肝功能异常,甚至诱发胰腺炎。

我国成人脂肪肝患病率已不低,酒精与高油高糖饮食叠加时,肝脏负担会进一步上升。体检单上转氨酶轻度升高,很多人不重视,常常是问题扩大的开端。
代谢和睡眠质量同步下滑:不少人觉得“喝点酒睡得香”,实际上酒精会破坏睡眠结构,减少深睡眠比例。短期像“入睡快了”,长期却可能是夜间易醒、白天疲惫、血糖血压更难稳定。中老年人如果本身有代谢综合征倾向,酒精会让管理难度明显增加。
出现这些信号后,真正该怎么做?
最核心的建议只有一句:先停酒,再评估。不是“换低度酒”“少喝半杯”就能解决。对已经出现危险信号的人,继续喝就是在赌概率。
先做一次系统评估:建议尽快到正规医院就诊,完善心电图、肝肾功能、血脂血糖、腹部超声,必要时查心肌酶、淀粉酶/脂肪酶等。
如果酒后有胸痛胸闷持续不缓解、心慌明显、冷汗、持续呕吐或上腹剧痛,应立即急诊,不要自行观察。
给身体一个“戒酒窗口期”:至少连续4—8周不饮酒,观察睡眠、血压、胃肠反应和精神状态变化。很多人会在这段时间发现:晨起更清醒、夜间心悸减少、胃口更稳定。
这不是“玄学”,而是酒精刺激去除后的自然恢复。
学会替代,而不是硬扛:聚餐时可用无糖茶饮、苏打水替代“劝酒局”;提前说明“医生建议停酒”,比“我今天不想喝”更容易被理解。
如果存在多年饮酒习惯,突然停酒出现明显焦虑、手抖、失眠,建议到成瘾医学或精神心理专科寻求帮助,不要硬挺。
把重点放在“长期可持续”:真正有用的健康管理,不是一次“下决心”,而是可执行,规律作息、每周中等强度运动、控制夜宵和高油饮食、定期复查。

当你把这些基础做好,很多“非喝不可”的社交场景,会自然松动。
很多人问:我已经喝了几十年,现在停还有意义吗?
答案是:有,而且越早越好。身体并不是“今天伤了明天就坏”,它更像一个会记账的系统。你每一次克制、每一次停酒,都是在给心脏、肝脏、胰腺减负。
 夜雨聆风
夜雨聆风




