副作用与获益:身体难受,说明免疫药物“打准了”吗?

文 | 循证之策医学团队
【特别导语:读者的焦虑,等不到周一】
原本这篇文章计划下周一再发。但在后台,我看到一位胃癌晚期读者的长留言:
“刚做完 6 次化疗加免疫,现在转为纯免疫治疗。感觉身体特别乏力,心里非常疑虑,担心是不是病情加重了?那种未知的恐惧,让我整晚睡不着……”
这种焦虑,我太熟悉了。在运营这个号的 12 年里,在深耕行业的 20 年中,我见过太多家庭在“体感”与“药效”的迷雾中反复折损。
既然读者的担忧等不到周一,那我们的“循证定心丸”就提前到这个周六。如果你也正因为乏力、皮疹、低热而彻夜难眠,请花 5 分钟读完这篇。
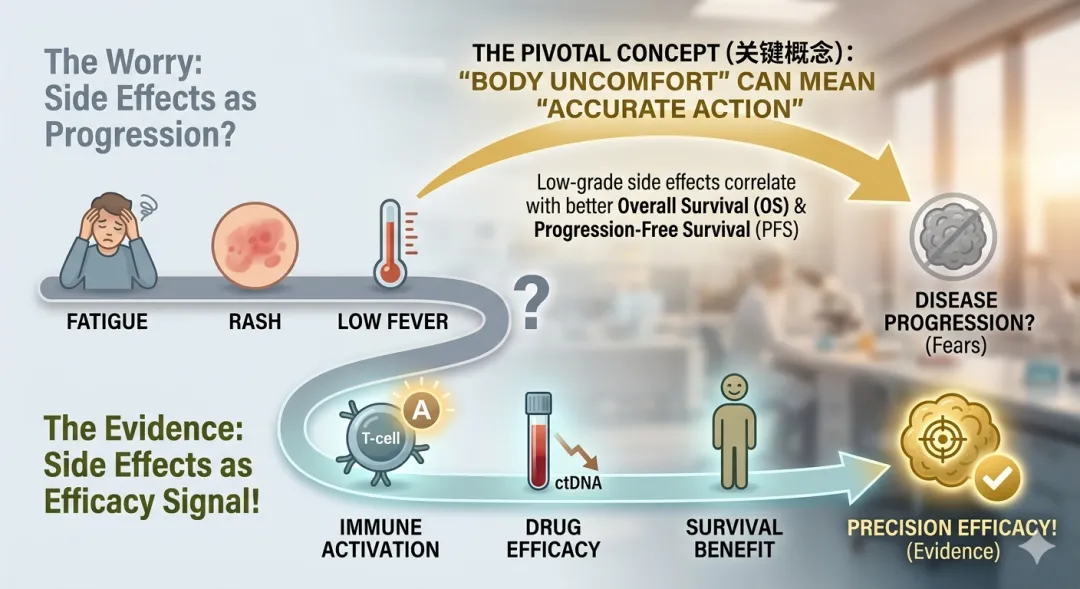
一、 逻辑反直觉:难受,有时是“捷报”
在传统的化疗时代,副作用往往意味着“杀敌一千,自损八百”。但在免疫治疗时代,逻辑变了。
免疫药物(如 PD-1/L1)本质上不是直接杀死癌细胞,而是“撕掉癌细胞的伪装”,激活你自身的免疫大军去战斗。
-
乏力与低热: 往往是你的免疫系统在“急行军”和“大扫除”。
-
皮疹与炎症: 有时是免疫细胞在寻找敌人时,不小心误伤了皮肤或粘膜。
核心结论:多项临床研究显示:出现轻中度免疫相关不良反应(irAEs)的患者,其总生存期(OS)和无进展生存期(PFS)往往优于完全没有副作用的患者。
简单点说:身体有反应,往往说明药物“打准了”,你的免疫大军已经成功被唤醒。
二、 辩证思考:不要把“反应”当“神效”
虽然“有反应”通常预示着效果,但作为一名循证医学的拥趸,我必须客观地划出一道“技术边界”。
-
“体感”不是唯一标准:没反应不代表没效果。大约 30%-40% 的“超级获益者”身体几乎没有任何不适,但病灶依然在缩小。如果你体感很棒,别焦虑,这说明你的免疫系统是个“顶尖刺客”,干活利索且动静小。
-
警惕“过激反应”:轻微乏力是捷报,但如果是严重的呼吸困难、剧烈腹泻或爆发性皮疹,那就是免疫系统“杀疯了”,开始攻击自身器官。这时候不能硬扛,必须立刻联系主治医生。
三、 策略复盘:如何科学应对“体感焦虑”?
针对后台粉丝的高频提问,我梳理了三条基于循证逻辑的执行策略:
-
策略复盘 1:区分“癌痛”与“副作用”如果乏力的同时伴随食欲改善、精神状态好转,这通常是药物起效的副作用。如果乏力伴随体重暴跌、原发病灶疼痛加剧,则需警惕进展。
-
策略复盘 2:不要纠结“天数”的绝对值关于免疫治疗“满一年”是按次数算还是按天数算:免疫治疗讲究的是“序贯”和“长效”。指南的建议是基石,但更核心的是持续的分子监测(如 MRD)。只要动态指标稳如泰山,少打一两次或晚打几天,通常不会改变大局。
-
策略复盘 3:赋能家属,学会与医生对话很多读者担心“医生不看指南”。家属要做的不是替代医生,而是学会看懂关键生物标志物(如 PD-L1 表达、TMB、MSI 状态)。当你能准确描述体感并引用指标时,你就是在为治疗加一份“决策保险”。
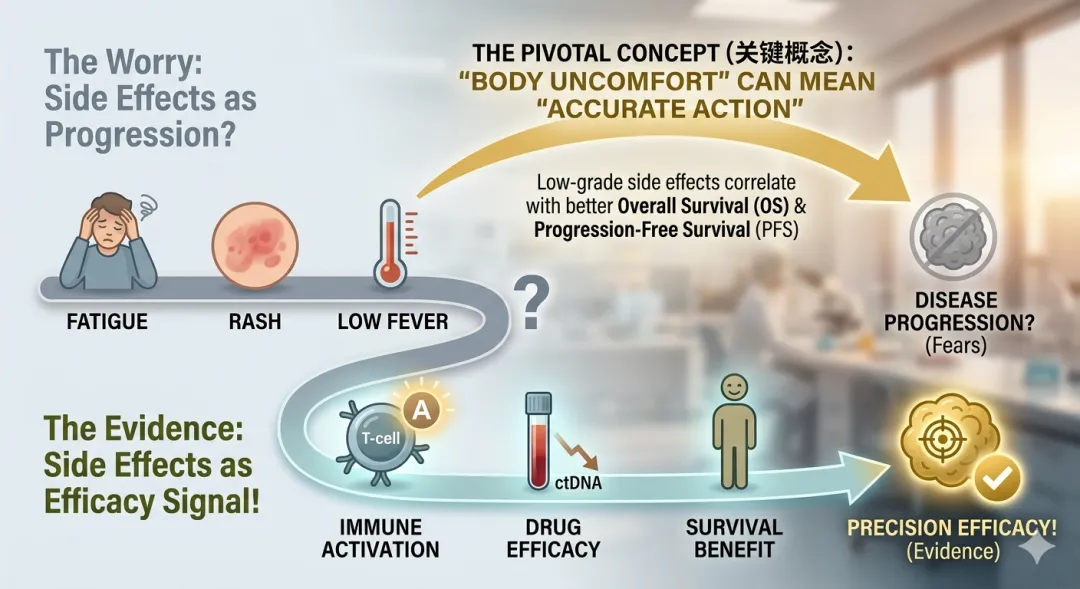
(图片清晰地展示了两种截然不同的‘体感逻辑’。左侧是你直觉里的恐慌:乏力、皮疹让你担心疾病进展;而右侧则是循证医学告诉我们的真相:轻中度副作用,往往是免疫大军被成功唤醒、精准攻击肿瘤的‘捷报’。如果你正处于灰色区,请看向金色区,这就是策略带来的力量。)
四、 结语:策略决定胜负
抗癌不仅是一场打仗,更是一场心理与营养的马拉松。
面对副作用,我们要有“战略上的轻视”(不被轻微不适吓倒)和“战术上的重视”(精准识别严重红线)。
如果那位胃癌读者看完了我的分析觉得“放心了”,那我希望今晚,所有正在经历“免疫反应”的朋友,都能睡个好觉。
明天醒来,你的免疫大军仍在为你冲锋陷阵。
📚 参考文献 (References)
-
Maher VE, et al. Analysis of the Association Between Adverse Events and Outcome in Patients Receiving Anti-PD-1/PD-L1 Therapy. Journal of Clinical Oncology. 2019.
-
Teraoka S, et al. Association Between Immune-Related Adverse Events and Efficacy in NSCLC Patients Treated with Nivolumab. Scientific Reports. 2017.
-
NCCN Guidelines Version 1.2026. Management of Immunotherapy-Related Toxicities.


 夜雨聆风
夜雨聆风




