AI时代临床科研选题:先证价值,后探机制,决策在人
一、Situation:临床科研的”两难”与日常模式
临床老师做科研,最常卡在两个地方:
一是不知道选什么方向,
二是不知道什么叫创新性。
但回到日常,我们其实每天都在做一件事——观察临床现象:患者对某个治疗的反应差异、操作流程中的瓶颈、护理干预后的恢复变化。
真正要养成的科研模式,是把这种观察变成可验证的问题:我看到一个现象 → 提出改善假设 → 用数据方式证明这个改善是真实存在的。
然而,比”怎么做”更重要的是”为什么做”。 临床科研的根本目的,不是为了发文章而做研究,而是为了填补证据缺口(Evidence Gap)——证明某项诊断、治疗或患者管理方式在真实临床场景中确实有价值、有差异性,能够解决真正的临床痛点。
只有在这个临床价值被确认之后,我们才有必要将研究推向机制分析、机理探索。否则,研究很容易沦为脱离实际的纯基础游戏。

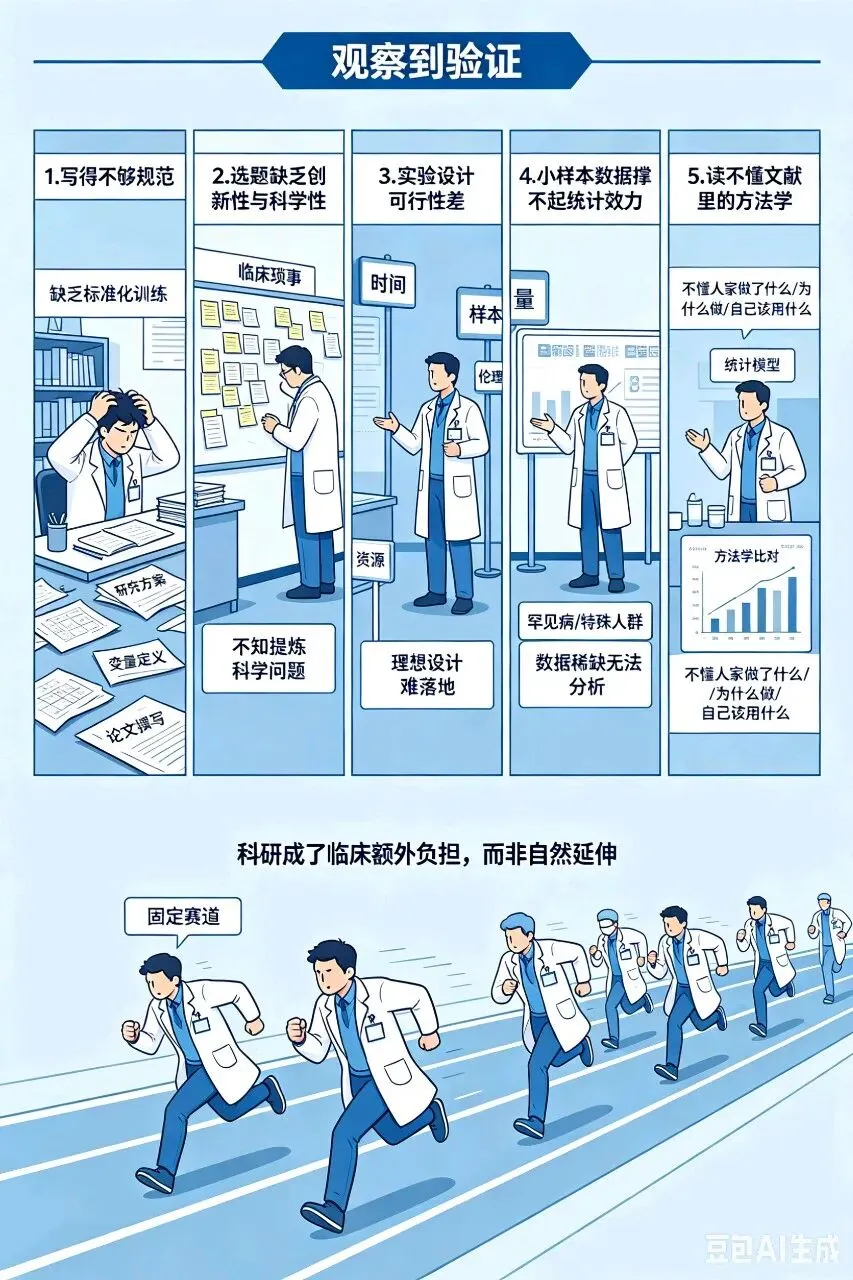
二、Complication:五大痛点让科研止步不前
从”观察到验证”这条路,传统上横亘着五道门槛:
1.写得不够规范:研究方案设计、变量定义、论文撰写缺乏标准化训练;
2.选题缺乏创新性与科学性:不知道如何把临床琐事提炼成有学术价值的科学问题;
3.实验设计可行性差:时间、样本量、伦理、资源受限,理想设计难以落地;
4.小样本数据撑不起统计效力:尤其是罕见病、特殊人群,数据稀缺导致分析无从下手;
5.读不懂文献里的方法学:看到高水平论文中的统计模型、方法学比对、置信区间构建,不知道人家做了什么、为什么这么做,更不知道自己的研究该用什么方法对标。
结果是,很多老师被迫在固定赛道里”卷”,科研成了临床工作的”额外负担”,而非”自然延伸”。
三、Question:AI 时代,如何破解临床科研的系统性困境?
答案不是让临床老师去自学编程或推导公式,而是让 AI 成为科研流程的”基础设施”——降低技术门槛,把科研能力”平权”给更多临床工作者。
核心逻辑是:回到科室场景,结合业务痛点,用 AI 填补从”观察”到”证据”之间的能力缺口。
但有一个根本前提必须时刻牢记:我们做的每一项研究,都必须先回答”这能为临床带来什么改变”——新的诊断方式是否更准?新的治疗手段是否更有效?干预措施是否让患者管理更精细?
以数据为基础,以 IMRaD(Introduction, Methods, Results, Discussion)结构清晰呈现价值,证明这不是脱离实际的纯基础研究,而是从临床出发、解决临床问题的证据构建。

四、Answer:四条 AI 赋能的科研路径
基于科室资源和个人背景,科研方向可归纳为 “一软两硬一素养” 四条主线。每条路径都遵循同一逻辑:先确认临床现象、证明临床价值,再视需要推向机制探索。
(一)软方向:模型建立、因果推断与患者分层管理、临床路径优化、管理提升
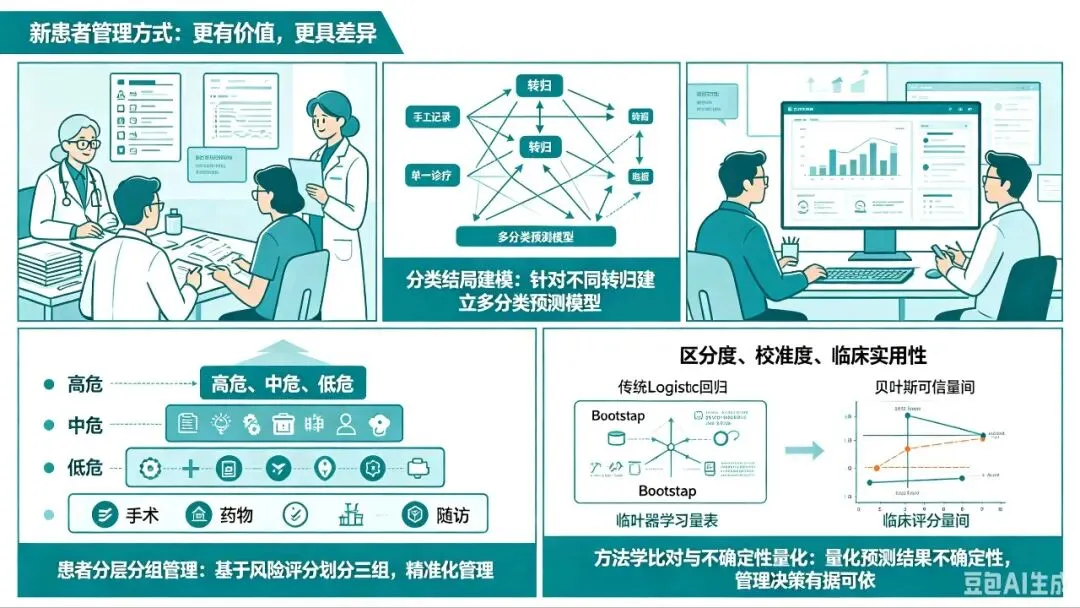
如果你的优势在于临床数据资源和患者连接,那么基于真实世界数据的患者模型建立研究是最贴近日常的切入点。
临床模式与价值证明:
从临床现象观察出发,发现不同患者群体的结局差异,建立风险分层模型,实现分层分组管理;通过方法学比对和置信区间的严谨建立,回答”某种干预或管理模式是否真的改善了特定人群的结局”。这一步的核心是证明:这新的患者管理方式在真实场景中比传统方式更有价值、更具差异性。
这一方向的完整内涵包括:
分类结局建模:针对患者的不同转归,建立多分类预测模型;
患者分层分组管理:基于模型风险评分,将患者划分为高危、中危、低危组,对应不同的诊疗路径和随访频率,实现精准化管理;
方法学比对:比较传统 Logistic 回归、机器学习模型、临床评分量表在同一人群中的区分度、校准度与临床实用性;
参考区间、置信区间与不确定性量化:不仅给出点估计,更通过 Bootstrap、贝叶斯可信区间等方法,量化预测结果的不确定性,让管理决策有据可依。
AI 如何降低门槛,人如何守住决策:
这里有一个反常识的观念:我们学好统计学,并不是在学习它的技术细节(如公式推导、软件代码),而是知道它的应用场景和方法特点
——比如”小样本且存在混杂时,倾向评分匹配比直接回归更稳健””竞争风险场景下,Fine-Gray 模型比 Cox 模型更贴合临床实际”。
决策是人需要做的,AI 只是做好外脑与分析。
AI 做外脑:生成式 AI 可自动将临床概念映射为标准化的试验定义,从电子病历中精准提取入排标准、变量信息,高效完成研究方案撰写与文档规范化;AI 推荐统计方法的准确性随提示词精确度显著提升,从基础提示的 32.5% 提升至高级提示的 92.5%。
人做决策:临床老师基于对科室场景的理解,判断”这个模型是否适合我的患者群体””这个置信区间是否在临床上可接受”。AI 给出选项,人选择策略。
AI 做计算:AI 自动运行多种模型进行方法学比对,输出 AUC、Brier Score 等指标;自动完成 Bootstrap 重抽样、贝叶斯后验分布计算,帮助临床老师轻松获取稳健的可信区间。
人做判断:人根据临床意义判断”哪个模型更便于床旁使用””哪个分层策略更符合科室资源条件”。
价值呈现:以标准的 Introduction(提出 Evidence Gap)→ Methods(分层方法与管理方案)→ Results(各组结局差异)→ Discussion(对临床管理的启示)结构撰写,证明这种新的患者分层管理模式确实填补了当前证据空白。
(二)硬方向之一:医工融合——AI 让样本库和队列成为核心竞争力
医工融合的本质,是临床真问题与前沿新技术的对接。
对临床老师而言,最核心的不可替代性在于”场景理解“和”样本获取“——你知道痛点在哪里,你能接触到患者。
而样本库的建立和队列的完善,是这一切的根本。
临床价值优先原则:医工融合项目首先要回答的是——这项新技术在真实临床场景中解决了什么痛点?它比现有方案好在哪? 是新诊断方式缩短了确诊时间?是新治疗手段提高了安全性?还是新器械让操作更精准?先以临床队列数据证明”它有用”,再探讨”它为什么有用”的技术原理。

AI 如何简化过程、放大价值:
样本库智能管理:AI 驱动的科研数据平台可实现”湖-仓一体”架构,打通院内临床数据,构建存力与算力一体的科研数据中心,让样本信息从采集、存储到检索全流程自动化。
队列优化与筛选:AI 已被广泛用于疾病分布建模、研究设计优化及样本筛选,显著提升队列研究的代表性与科学严谨性;结合可穿戴设备,还能实现动态队列数据的实时采集。
多因素分层与干扰控制:AI 通过神经网络训练实现精准风险分层;SHAP 解释性分析揭示各因素贡献度,让模型可解释、可信任。
临床老师的工作逻辑:你负责”场景洞察”和”样本收集”,AI 负责”数据治理”和”复杂建模”。两者分工,让医工融合从”工程师主导”变为”临床主导”。场景的理解和样本的收集,这个决策只能由临床老师来做;AI 无法替代你对患者痛点的感知。
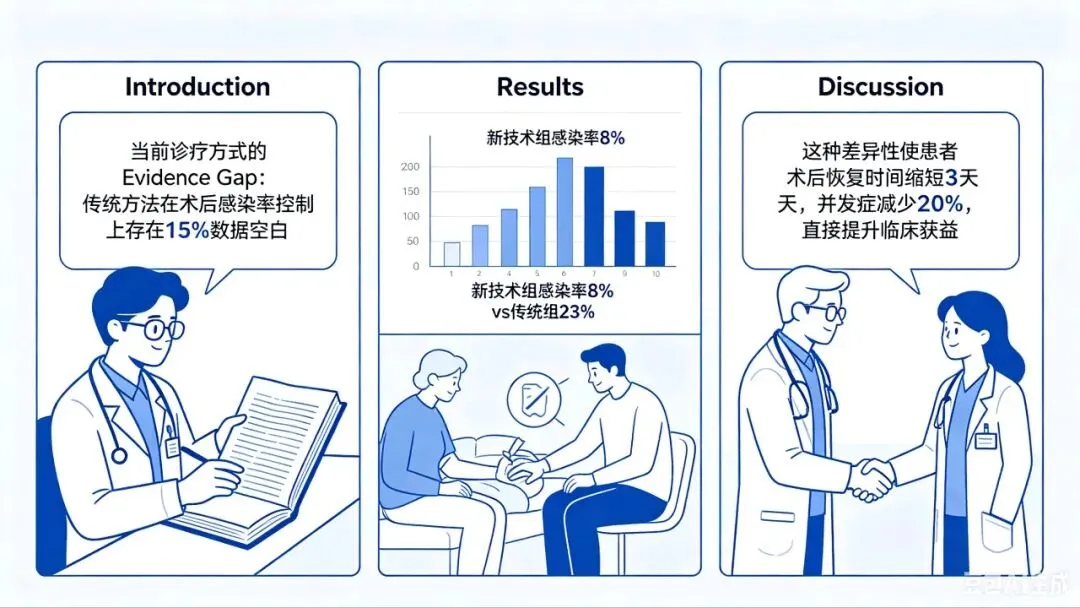
价值呈现:在论文中,Introduction 必须清晰陈述当前诊疗方式的 Evidence Gap;Results 用队列数据展示新技术在真实场景中的效果差异;Discussion 回归临床,说明这种差异性对患者结局的实际意义。先证临床价值,再谈技术原理。
(三)硬方向之二:基础机制与表型研究——AI 让表型队列”活”起来
临床老师最先看到的是表型——患者的症状、影像特征、治疗反应差异。表型队列的建立和应用,是临床科研最具特色的护城河。
关键逻辑:从临床出发,再探机制。
传统上,从表型到机制的跨越需要深厚的组学知识和生物信息学能力,门槛极高。
AI 正在改变这一格局,但前提是我们先通过表型队列确认了”这种差异真实存在且影响患者结局”——这是临床价值的证明;之后,才需要回答”这种差异背后的生物学机制是什么”。
深度表型分析(Deep Phenotyping):AI 可整合临床特征、影像组学、基因组、蛋白质组等多维数据,按共同生物学属性对患者进行精准分层,实现从”表象描述”到”机制归类”的跃迁。
多组学数据融合:单一数据域预测性能有限,但 AI 融合多域数据后,预测效能显著提升。临床老师手中的”表型数据”可以通过 AI 与基础研究的”机制数据”无缝衔接。
全链条技术覆盖:AI 生命组学技术已覆盖生物样本库建立、队列研究、多组学检测、数据预处理和生物信息学分析等完整链路,临床老师无需精通代码,也能参与机制探索的全流程。
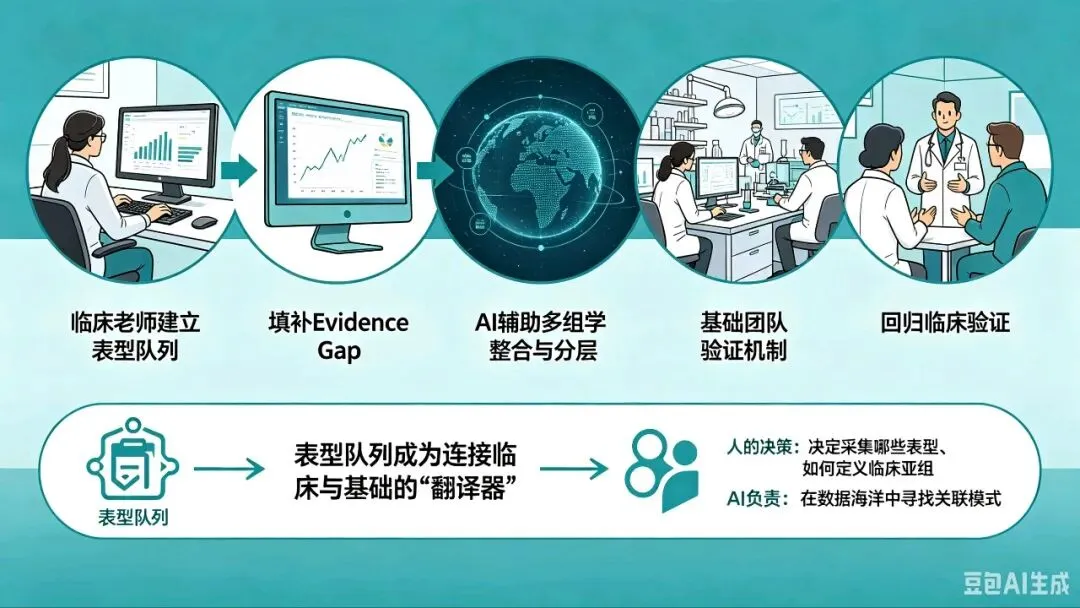
核心逻辑:临床老师建立表型队列 → 先用数据证明该表型与结局的关联(填补 Evidence Gap) → AI 辅助多组学整合与分层 → 基础团队验证机制 → 回归临床验证。表型队列成为连接临床与基础的”翻译器”。决定采集哪些表型、如何定义临床亚组,这是人的决策;AI 负责在数据海洋中寻找关联模式。
(四)统计方法学素养——AI 做临床老师的”统计翻译官”
前面三条路,无论软方向还是硬方向,最终都要落到数据和分析。而临床老师最大的隐性痛点是:读不懂文献里的统计学方法。
看到高水平论文中的”多水平混合效应模型””竞争风险模型””贝叶斯网络 Meta 分析””中介效应与调节效应分析”,往往一头雾水——不知道作者为什么选这个方法、这个方法对自己的研究是否适用、要达到同样的分析深度需要满足什么前提条件。
这里必须建立一个反常识的认知:临床老师学习统计学,目的不是成为统计学家,不是去手推公式或编写代码,而是建立”方法直觉“——知道每种方法的应用场景、前提假设、输出含义和局限性。 只有这样,才能在 AI 给出十个分析选项时,凭临床逻辑选出最适合的那一个。
AI 如何发挥外脑作用,人如何保留决策权:
方法学拆解(AI 做翻译):将一篇文献的统计部分输入 AI,它可以逐段解析:作者用了什么模型 → 解决了什么偏倚 → 满足了哪些假设 → 输出指标如何解读。把”天书”变成”操作说明书”。但要不要用这个方法,由临床老师根据场景判断。
方法地图构建(AI 做导航):AI 可以根据您的研究问题(如”小样本二分类结局””重复测量数据””存在失访和竞争风险”),绘制一张”方法选择决策树”,告诉您从简单到复杂有哪些可选路径,各自的优缺点和样本量要求。但走哪条路,由人根据科室资源和临床可行性决定。
对照自检(AI 做质检):当您完成数据收集后,AI 可以反向检查:您想用的方法是否满足正态性、独立性、线性等前提假设?如果不满足,该降级用什么方法,或该升级用什么方法?是否接受 AI 的建议,由人基于对数据质量的理解来拍板。
参考区间、置信区间与报告规范(AI 做校对):AI 可自动对照 EQUATOR 网络(如 STROBE、TRIPOD、CONSORT)等报告规范,检查您的论文是否遗漏了关键的方法学细节(如缺失值处理、敏感性分析、校准曲线),确保投稿时方法学描述经得起审稿人质疑。最终是否采纳修改建议,由人判断是否符合科室数据实际情况。
核心价值:AI 把”统计方法学素养”从一门需要长期修炼的硬技能,变成了随查随用的”外脑”。临床老师不需要成为统计学家,但需要知道”有哪些武器、每种武器打什么仗”——AI 正好补齐这个”武器图谱”。扣扳机的决策在人,AI 负责保养和递送武器。

五、整合:AI 如何重构临床科研的工作逻辑
门槛降低了什么?
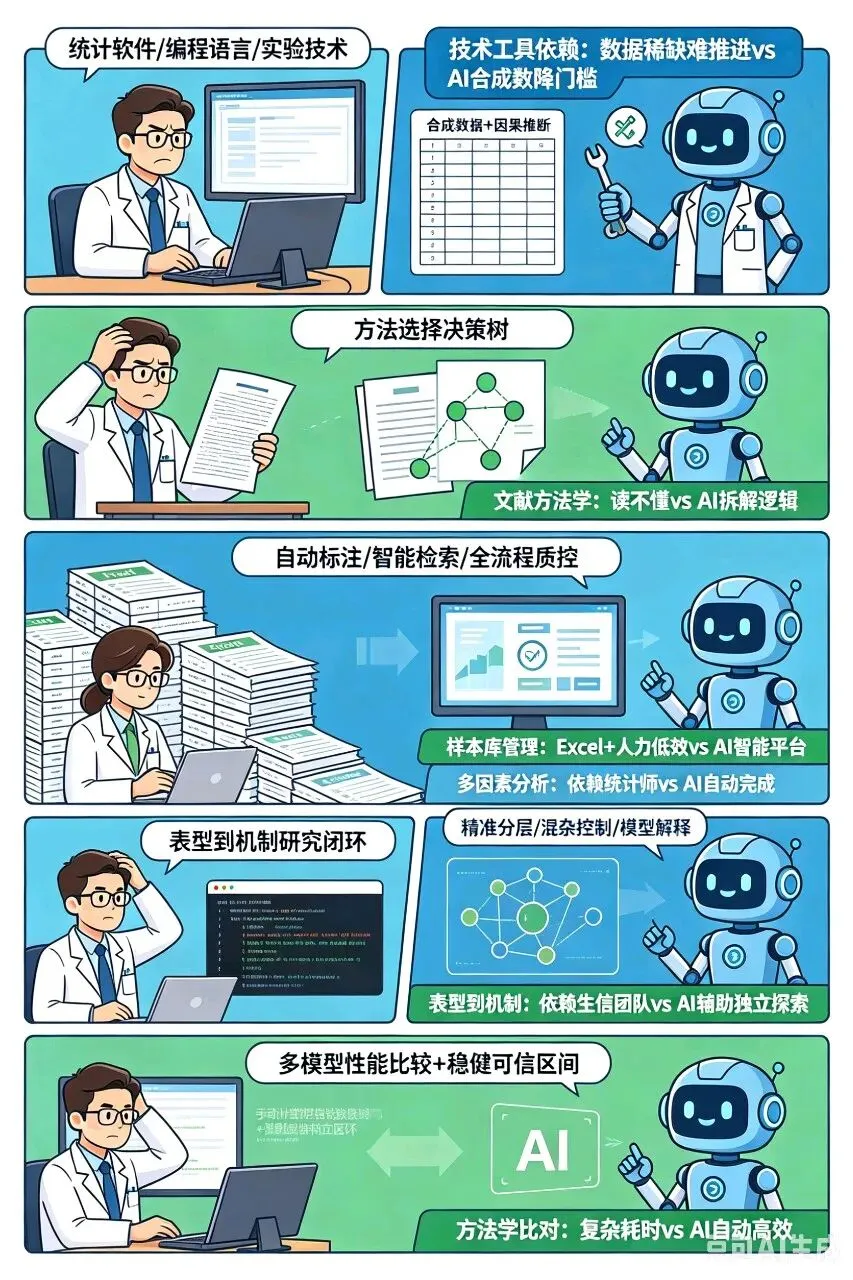
在技术工具依赖上,传统科研要求临床老师精通统计软件、编程语言或实验技术,门槛极高;而 AI 赋能后,AI 可辅助完成方案设计、统计方法选择、数据填补乃至论文框架搭建,大幅降低了对复杂工具的硬性要求。
在小样本困境上,过去数据稀缺往往意味着研究无法推进、难以发表;现在借助 AI 构建合成数据,再结合高级因果推断方法,即使是小样本也能产生有说服力的证据力。
在文献方法学理解上,以往面对高水平论文中复杂的统计模型,临床老师常常读不懂、用不上;如今 AI 可以逐段拆解文献中的统计学逻辑,输出”方法选择决策树”,帮助研究者快速掌握不同方法的应用场景与适用边界,而最终的判断仍由人来完成。
在样本库管理上,传统模式依赖 Excel 表格和大量人力维护,效率低下且容易出错;AI 驱动的智能平台则可实现样本信息的自动标注、智能检索和全流程质控,让队列建设从体力活变为系统化工程。
在多因素分析上,过去复杂的分层、混杂控制与模型解释往往需要专业统计师支持;现在 AI 能够自动完成精准分层、混杂因素控制和模型结果解释,让高阶统计建模变得触手可及。
在表型到机制的跨越上,传统路径必须依赖生物信息学团队的专业支持,临床老师难以独立驱动;AI 整合多组学数据后,临床老师也能直接参与机制探索,无需精通代码即可推动从表型到机理的研究闭环。
在方法学比对与不确定性量化上,传统方式运行多模型比对、计算 Bootstrap 或贝叶斯可信区间既复杂又耗时;AI 可以自动完成多模型性能比较,并直接输出稳健的可信区间,显著提升了分析效率与规范性。
人机分工的”微科研”循环
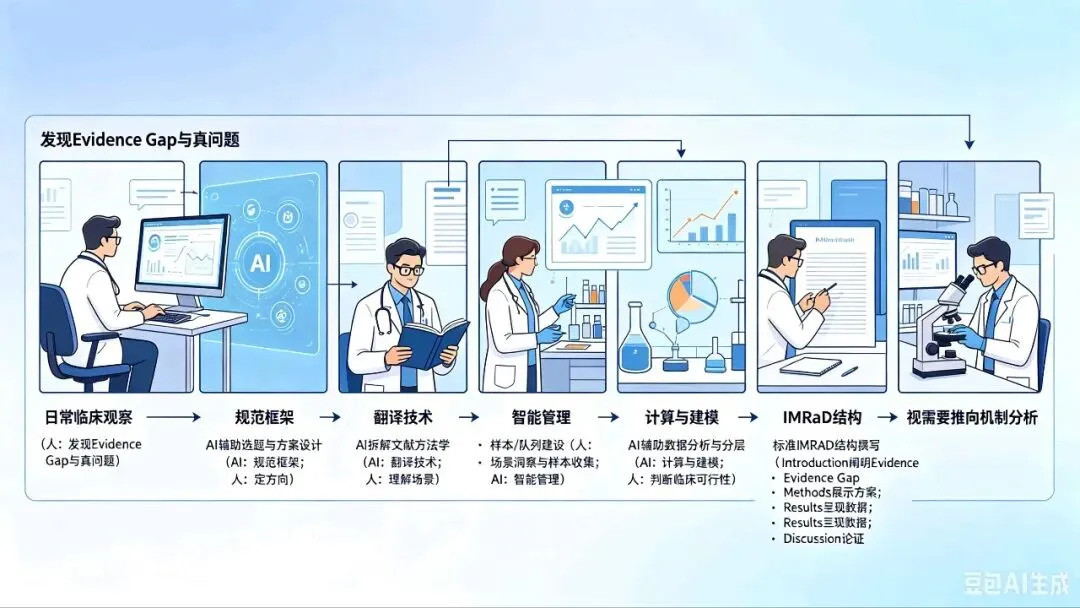
临床科研不再是”下班后加班做的事”,而是可以嵌入日常工作的”微科研”循环:
日常临床观察(人:发现 Evidence Gap 与真问题)→ AI 辅助选题与方案设计(AI:规范框架;人:定方向)→ AI 拆解文献方法学(AI:翻译技术;人:理解场景)→ 样本/队列建设(人:场景洞察与样本收集;AI:智能管理)→ AI 辅助数据分析与分层(AI:计算与建模;人:判断临床可行性)→ 标准 IMRaD 结构撰写(Introduction 阐明 Evidence Gap;Methods 展示方案;Results 呈现数据;Discussion 论证临床价值)→ 视需要推向机制分析
这个循环中,临床老师的核心不可替代性始终是:发现 Evidence Gap、场景理解、患者接触、临床洞察、最终决策。
AI 替代的是技术门槛,替代不了您在床旁观察到的真问题,更替代不了您对”这项研究是否值得做”的价值判断。
六、结语:科研思路是”长”出来的,决策是人做的
临床科研选题难,难在总想找一个”标准答案”。但实际上,最好的选题永远是”科室场景 + 个人优势 + 政策热点 + AI 赋能“的交集。
软方向让你用数据、因果推断和患者分层回答管理之问;硬方向让你用样本库和机制研究回答科学之问;方法学素养让你看得懂、选得对、做得出、写得规范。
请记住这个核心逻辑:临床科研的终极目的,是填补 Evidence Gap,证明新的诊断方式、治疗方式、干预措施和患者管理策略在真实临床场景中确实比现有方案更有价值、更具差异性。
以数据为基础,以标准的 IMRaD 结构清晰呈现这一价值,先确认临床现象、证明临床价值,再将研究推向机制分析与机理探索——这才是从临床出发的研究。

也请记住这个反常识的观念:我们学好统计学,并不是在学习它的技术,而是知道它的应用场景和方法特点。决策是人需要做的,AI 只是做好外脑跟分析的作用。
当 AI 把统计门槛、样本门槛、分析门槛、文献阅读门槛一一削平后,更多临床老师可以从”科研旁观者”变为”研究参与者”。
而您需要做的,只是保持那份在临床一线观察现象、追问”为什么”的敏感——剩下的技术细节,AI 可以帮您补齐;最终该往哪里走、这项研究是否解决了真正的临床痛点,决策权始终在您手中。
 夜雨聆风
夜雨聆风




