急性卒中抢的是分钟:AI读片软件,真的让更多患者做上取栓了吗?
阅读时间:约5分钟 | 基于The Lancet Digital Health论文《Artificial intelligence imaging decision support for acute stroke treatment in England: a prospective observational study》。
|
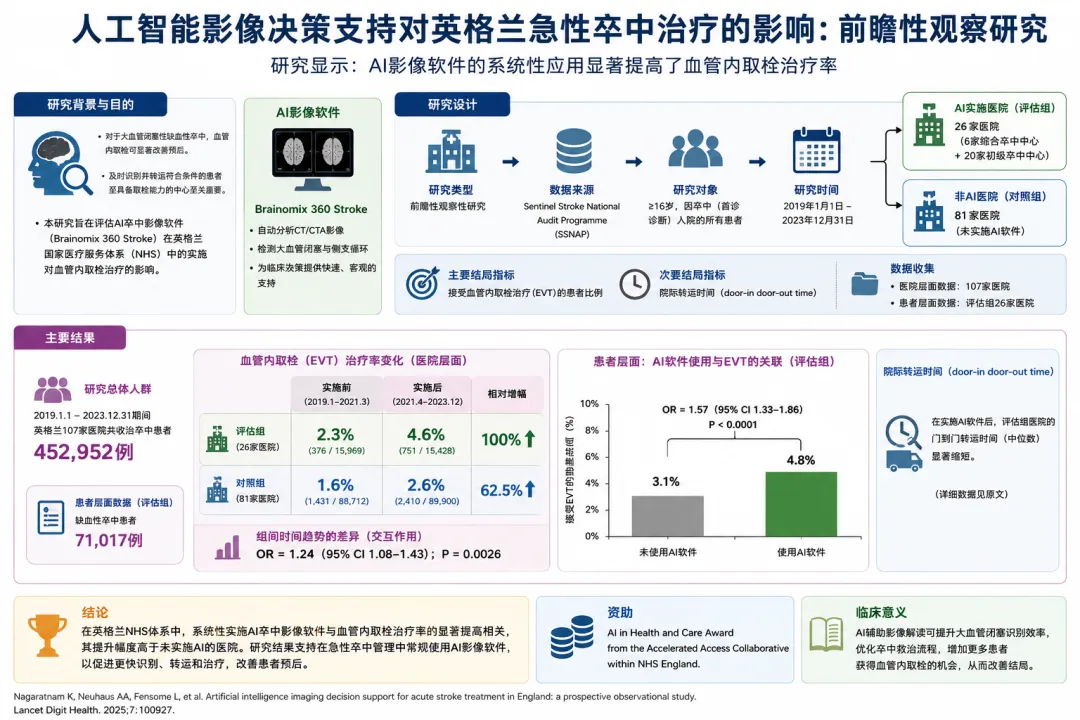
导读 这篇文章的重点不是“AI单独比医生强”,而是AI软件进入卒中救治网络后,是否能让更多患者及时接受机械取栓。研究显示,在英格兰NHS真实世界场景中,AI影像辅助与更高取栓率、更短转院时间相关。 |
|
论文题目 |
Artificial intelligence imaging decision support for acute stroke treatment in England: a prospective observational study |
|
期刊 |
The Lancet Digital Health,2025,7:100927 |
|
研究类型 |
前瞻性、真实世界、观察性研究,基于SSNAP国家卒中审计注册数据 |
|
核心对象 |
英格兰107家NHS卒中医院;452,952名卒中患者;26家AI评估站点 |
|
AI系统 |
Brainomix 360 Stroke,包括e-ASPECTS、e-CTA、e-CTP模块 |
|为什么这篇值得写?
急性缺血性卒中最可怕的地方,是时间一分一秒过去,原本可以挽救的脑组织不断坏死。对于大血管闭塞患者,机械取栓已经是标准治疗之一;但前提是要尽快识别、尽快转运、尽快进入能做取栓的中心。
现实问题在于,很多患者首先到达的是基层或主卒中中心。这些中心能做初步评估、CT和静脉溶栓,但未必有神经介入能力,也不一定随时有神经影像专家。读片、确认大血管闭塞、联系综合卒中中心、安排转运,中间任何一环慢下来,患者都可能错过最佳治疗窗口。
所以这篇研究的传播点很清楚:AI不是在实验室里“刷模型分数”,而是嵌进真实卒中通道,看看它能不能把取栓流程真正跑快。
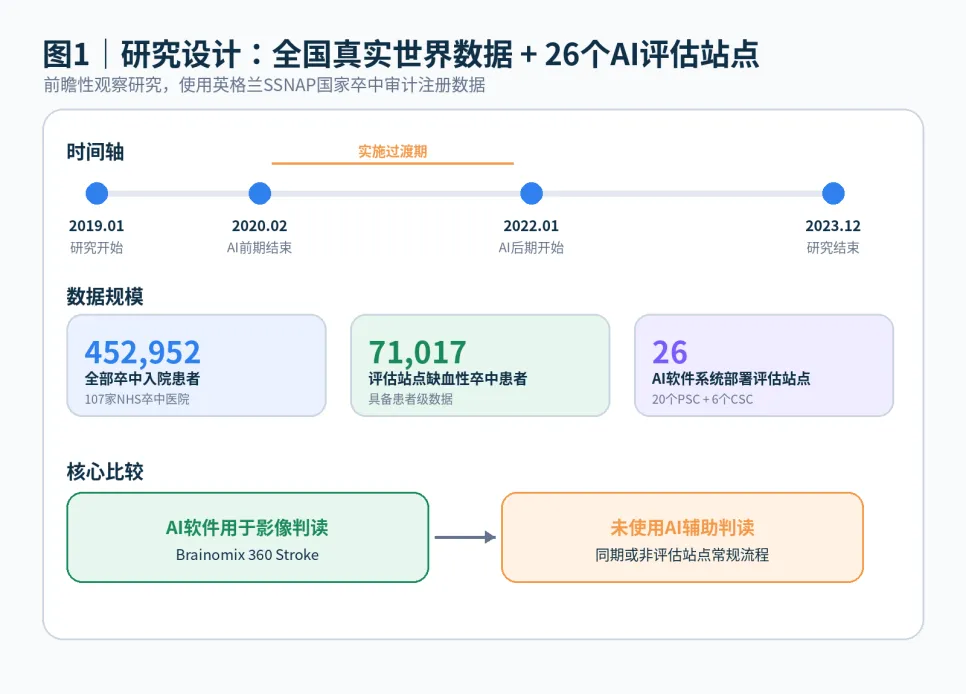
图1 研究设计总览:全国数据、评估站点、前后实施期和同期对照。
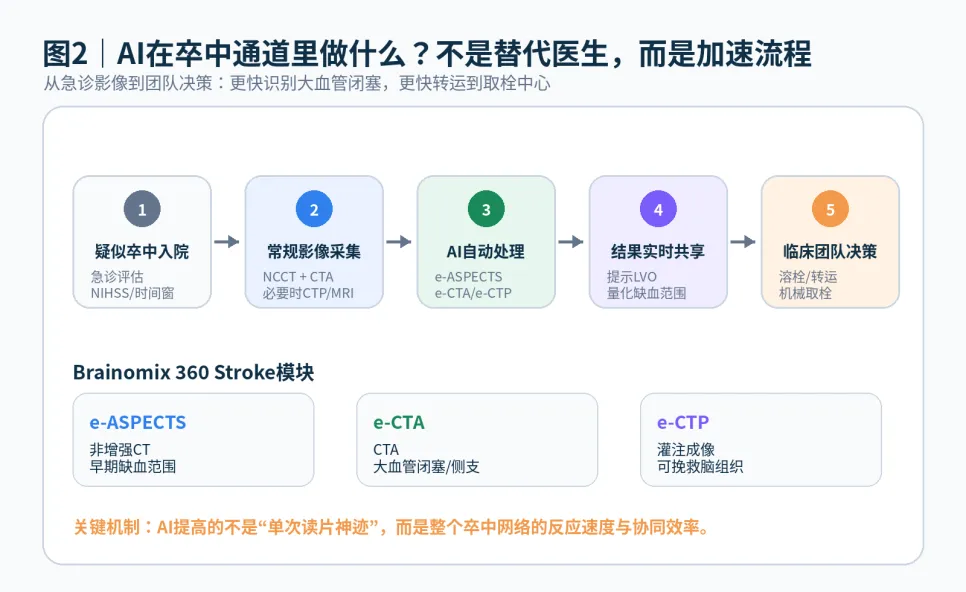
|AI到底做了什么?
研究部署的是Brainomix 360 Stroke。简单说,它会在患者完成急诊影像检查后,对非增强CT、CTA或CT灌注图像进行自动处理,输出早期缺血范围、大血管闭塞提示、灌注相关信息,并把结果更快共享给卒中团队。
这类AI的价值不是“替医生做最后决定”,而是减少等待和不确定性。尤其在主卒中中心,医生需要快速判断患者是否可能需要机械取栓,并决定是否转运到综合卒中中心。AI提供的是一个更快、更标准化的影像决策支持。
|研究怎么比较?
研究覆盖2019年1月1日至2023年12月31日,共纳入英格兰107家NHS卒中医院的452,952名卒中患者。其中26家医院作为AI评估站点,包含20个主卒中中心和6个综合卒中中心。
|
关键提醒 这不是随机临床试验,而是前瞻性观察研究。它的强项是样本巨大、场景真实、覆盖全国医疗系统;弱点是仍可能存在残余混杂,不能把所有改善都归因于AI本身。 |
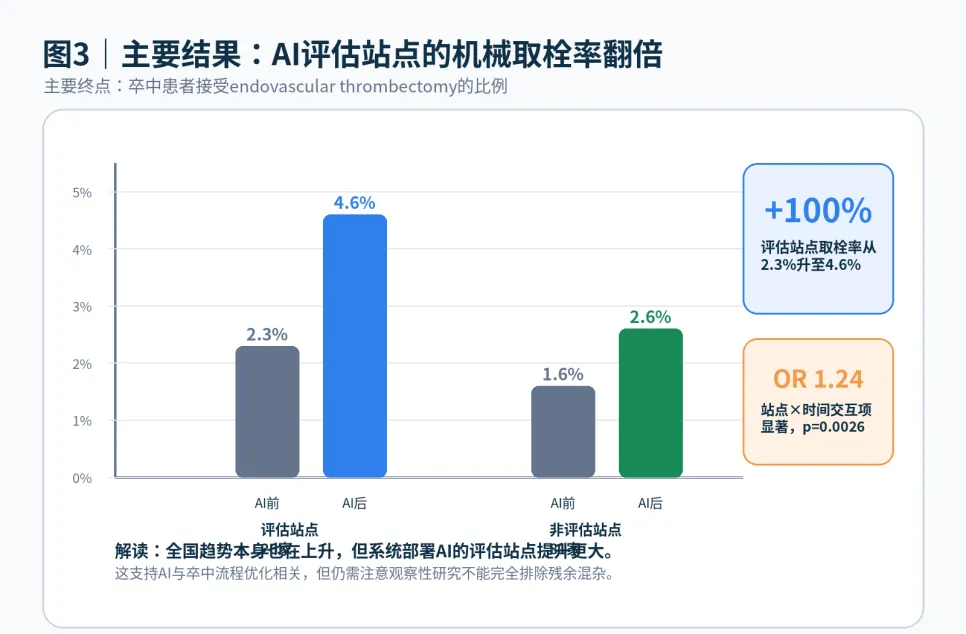
|核心结果一:评估站点取栓率翻倍
在26个AI评估站点,机械取栓率从实施前的2.3%(376/15,969)提高到实施后的4.6%(751/15,428),相对增加100%。非评估站点也有提升,从1.6%提高到2.6%,相对增加62.5%。
这说明全国整体取栓率本身也在进步,但AI评估站点提升更明显。统计上,站点和时间段的交互项显著,OR为1.24,95% CI为1.08–1.43,p=0.0026。
|核心结果二:患者层面,AI使用与更高治疗率相关
在AI实施后的评估站点中,15,377名患者的影像判读使用了AI辅助,13,293名患者未使用AI辅助。患者级分析显示,使用AI辅助的患者接受机械取栓的比例更高:5.9%对3.4%。
经过年龄、性别、卒中严重程度、既往功能状态、入院时间、是否溶栓等因素调整后,AI使用仍与更高取栓机会相关:OR为1.57,95% CI为1.33–1.86,p<0.0001。更值得注意的是,在主卒中中心中,AI关联效应更强,OR达到2.34;在综合卒中中心也仍然显著,OR为1.28。
|核心结果三:转院取栓流程缩短64分钟
对于先到主卒中中心、随后转到综合卒中中心接受取栓的患者,研究计算了door-in door-out时间,也就是患者到达第一家医院到离开转往取栓中心之间的时间。
结果非常直观:使用AI辅助时,中位door-in door-out时间为128分钟;未使用AI时为192分钟。也就是说,在这个关键转运环节,AI使用组中位缩短了64分钟。对于卒中来说,64分钟不是小数目,而可能意味着更多可挽救脑组织。

|其他结果:溶栓和出院结局
静脉溶栓方面,在评估站点实施后,使用AI辅助的患者接受溶栓比例为17.7%,未使用AI者为9.0%;调整后AI使用与溶栓相关的OR为1.99。
临床结局方面,研究用出院时modified Rankin Scale(mRS)作为替代结局。AI使用组出院时mRS更低,良好结局(mRS 0–2)比例为47.1%,非AI组为45.6%;调整后OR为1.16。不过院内死亡率两组相同,均为10.5%。
这里要克制解读:出院mRS不是卒中试验最常用的90天或6个月功能结局。论文也说明,6个月随访数据可用性不足,因此长期疗效还不能下结论。
|为什么主卒中中心受益更明显?
我认为这篇研究最有价值的地方,是指出AI最可能发挥作用的场景:不是资源最强、专家最齐全的中心,而是需要快速判断、快速转运、专家资源不稳定的前线医院。
在综合卒中中心,神经影像和介入团队更集中,AI的边际价值可能相对小一些;在主卒中中心,医生面对的是“我现在要不要把这个患者转走”的决策。AI如果能更快提示大血管闭塞、更快推动团队沟通,就可能改变患者能不能进入取栓通道。
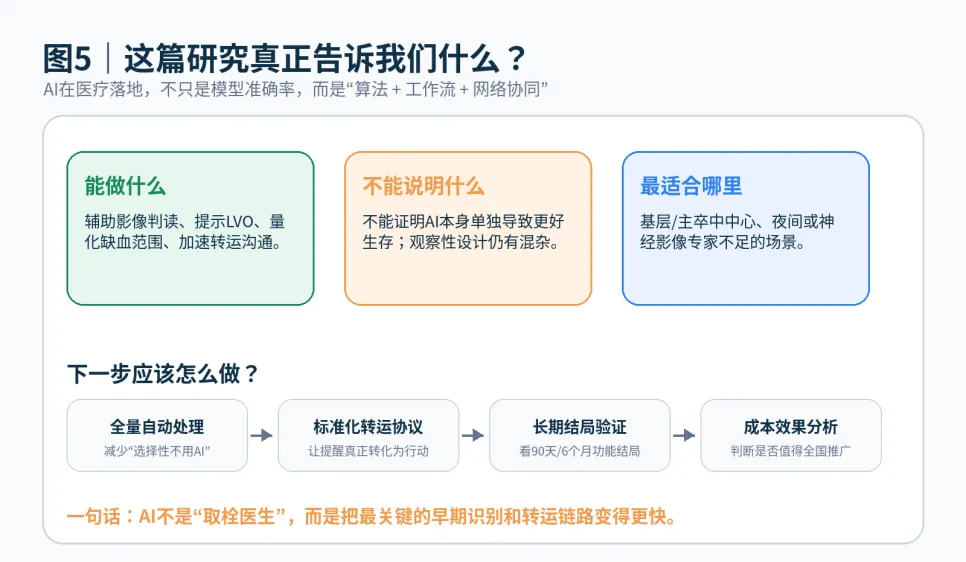
图5 研究边界与未来路径:算法只有和工作流绑定,才可能产生真实临床价值。
|不能把这篇吹成什么?
第一,不能说AI已经证明能改善长期预后。研究显示的是AI使用与取栓率提高、转运时间缩短、出院功能改善相关,但不是随机分配患者或医院。
第二,不能忽略选择性使用AI的问题。论文提到,并不知道医生为什么有些患者使用AI、有些没有。可能是流程、熟悉程度、病例严重程度、医生自信程度等共同影响了AI使用。
第三,非评估站点在研究期间也有不少医院自行采用了AI软件,后实施期结束时已有69%的非评估医院使用某类AI卒中软件。这会稀释评估站点和非评估站点之间的差异,也说明AI工具在实际系统中扩散很快。
|我的判断
这篇文章比单纯“AI读片准确率很高”的研究更有价值,因为它回答了医疗AI最关键的问题:进入真实流程后,是否改变了治疗交付。
它给出的答案是积极的:AI影像决策支持与更高机械取栓率、更短转院时间相关,尤其在主卒中中心价值更明显。但它也提醒我们,医疗AI的成功不是模型本身的胜利,而是系统实施的胜利。软件、培训、影像自动传输、团队协作、转运协议,缺一不可。
|
总结一句话 卒中救治里,AI最现实的角色不是“替医生取代判断”,而是把关键影像信息更早送到正确的人手里,让患者更快进入能改变命运的治疗通道。 |
|参考文献
Nagaratnam K, Neuhaus AA, Fensome L, et al. Artificial intelligence imaging decision support for acute stroke treatment in England: a prospective observational study. The Lancet Digital Health. 2025;7:100927. DOI: 10.1016/j.landig.2025.100927.
 夜雨聆风
夜雨聆风




